ما هي أنواع السرطان الـ 13 الخطيرة؟ وكيف يحدد نوع الورم خطة العلاج؟

عندما نسمع كلمة “سرطان”، غالباً ما يتبادر إلى الذهن وصفة واحدة موحدة لهذا المرض، وكأنه عدو واحد ذو وجهٍ واحد. لكن الحقيقة الطبية الأكثر دقة وعمقاً، والتي تشكل حجر الأساس في رحلة التشخيص والعلاج، تكمن في فهم التنوع الهائل الذي تحمله هذه الكلمة. إن الحديث عن أنواع السرطان ليس مجرد تصنيف أكاديمي، بل هو مفتاحنا لفهم سبب استجابة مريض لعلاج دون آخر، ولماذا تختلف شدة المرض من شخص لآخر.
في هذا المقال، سنشرع في رحلة داخل هذا العالم المعقد، لنفكك لغز الخلايا المتمردة ونتعرف على الاختلافات الجوهرية بين أنواع الأورام، بدءاً من مصدرها في الأنسجة المختلفة. وسنستكشف سلوكها الجزيئي الفريد، مدركين أن تعدد هذه الأنواع هو ذاته ما يفتح آفاقاً متعددة للأمل والعلاج الموجه.
تم التأكد من المعلومات داخل المقال من فريق أطباء صحة لاند
محتوى هذه المقالة هو فقط لزيادة وعيك. قبل اتخاذ أي إجراء، استشر طبيبك لتلقي العلاج.
جدول المحتويات
- ما هو السرطان؟
- أنواع السرطان الخطيرة والشائعة
- سرطان الثدي (Breast Cancer)
- سرطان الرئة (Lung Cancer)
- سرطان القولون والمستقيم (Colorectal Cancer)
- سرطان البروستاتا (Prostate Cancer)
- سرطان الكبد (Liver Cancer)
- سرطان البنكرياس (Pancreatic Cancer)
- سرطان المثانة (Bladder Cancer)
- سرطان الكلى (Kidney Cancer)
- سرطان المعدة (Stomach Cancer)
- سرطان المريء (Esophageal Cancer)
- سرطان الغدد اللمفاوية (Lymphoma)
- اللوكيميا (سرطان الدم) (Leukemia)
- سرطان الجلد (Skin Cancer)
- سرطان العظام (Bone Cancer)
- أحدث التطورات في أبحاث أنواع السرطان
- ما هي أنواع السرطان الشائعة لدى الرجال؟
- ما هي أنواع السرطان الشائعة لدى النساء؟
- أنواع السرطان النادرة
- 1. ساركوما الأنسجة الرخوة (Soft Tissue Sarcoma)
- 2. أورام الغدد الصماء العصبية (Neuroendocrine Tumors)
- 3. أورام الدماغ الأولية (Primary Brain Tumors)
- 4. سرطان القناة الصفراوية (Cholangiocarcinoma)
- 5. سرطان الغدة اللعابية (Salivary Gland Cancer)
- 6. سرطان المشيمية (Choriocarcinoma)
- 7. الساركوما الوعائية (Angiosarcoma)
- أنواع السرطان لدى الأطفال
- كيف يتم تشخيص أنواع السرطان؟
- ما هو دور الطب التقليدي في علاج أغلب أنواع السرطان ؟
- الأسئلة الشائعة عن أنواع السرطان
- ما هي أهم أنواع السرطان التي يجب إجراء فحوصات دورية للكشف عنها؟
- هل تختلف أعراض الإصابة باختلاف أنواع السرطان؟
- كيف يحدد الطبيب أي من أنواع السرطان يناسبه علاج معين؟
- هل يمكن الوقاية من بعض أنواع السرطان عبر التطعيم؟
- ما هي أنواع السرطان الأكثر قابلية للشفاء إذا اكتشفت مبكراً؟
- هل تختلف طرق علاج أنواع السرطان لدى الأطفال عنها لدى البالغين؟
- خاتمة
ما هو السرطان؟
السرطان هو مجموعة واسعة من الأمراض التي تتميز بـ نمو غير طبيعي للخلايا، حيث تنقسم هذه الخلايا بدون رقابة، وتكتسب القدرة على اختراق الأنسجة المجاورة وتدميرها، والانتشار إلى أعضاء بعيدة في الجسم من خلال عملية تعرف بالانتشار أو النقائل. يحدث هذا الاضطراب نتيجة تراكم طفرات جزيئية في المادة الوراثية للخلية (DNA)، تؤدي إلى خلل في المسارات الرئيسية المنظمة لانقسام الخلايا وموتها المبرمج، مما يجعل الخلايا تفقد السيطرة الطبيعية على نموها متجاهلةً إشارات التوقف التي يرسلها الجسم.
تشمل الآليات البيولوجية الكامنة قدرة الخلايا السرطانية على تحفيز تكوين أوعية دموية جديدة لتغذية نموها، وتفادي جهاز المناعة، واكتساب خاصية الخلود. ينشأ هذا الشذوذ نتيجة تفاعل معقد بين القابلية الجينية الداخلية (كالطفرات الموروثة في جينات معينة) والتعرض للمسرطنات الخارجية (كالإشعاع المؤين، والمواد الكيميائية في التبغ، والالتهابات المزمنة) بالإضافة إلى عوامل متعلقة بنمط الحياة كالتدخين والسمنة وسوء التغذية.
لمعرفة المزيد عن الأنواع المختلفة والأعراض وطرق التشخيص وأحدث وسائل العلاج، عليك قراءة هذا المقال: السرطان (Cancer): مقال شامل عن الأعراض وطرق التشخيص وأحدث وسائل العلاج.
أنواع السرطان الخطيرة والشائعة
يوجد أكثر من 100 نوع مختلف من السرطان، وتصنف هذه الأنواع عادة تبع للعضو أو النسيج الذي تنشأ فيه الخلايا السرطانية أولا. على سبيل المثال، يبدأ سرطان الرئة في خلايا الرئتين، بينما ينشأ سرطان الدماغ في أنسجة المخ. كما يمكن تصنيف السرطانات وفق نوع الخلية التي تتكون منها، مثل الخلايا الظهارية (Epithelial Cells) التي تشكل معظم سرطانات الأعضاء الصلبة، أو الخلايا الحرشفية (Squamous Cells) التي تبطن الأسطح المخاطية.
تختلف درجة الخطورة بين هذه الأنواع تبعاً لعدة عوامل، منها سرعة الانتشار، وقابلية الغزو الموضعي، والقدرة على تكوين النقائل في الأعضاء البعيدة. بعض السرطانات تميل لأن تكون أكثر عدوانية بسبب طبيعتها البيولوجية أو موقعها في الجسم، مما يصعّب عملية استئصالها جراحياً أو يجعلها أكثر مقاومة للعلاجات التقليدية.
تعَد بعض أنواع السرطان أكثر شيوعاً وفتكاً حول العالم، نظراً لخطورتها البيولوجية وتأثيرها المباشر على وظائف الأعضاء الحيوية في الجسم. هذا الانتشار الواسع يستدعي الوعي المجتمعي والكشف المبكر لتحسين فرص العلاج والشفاء. فيما يلي نقدم نظرة عامة على أبرز أنواع السرطانات الخطيرة والشائعة التي يجب الانتباه إليها.
سرطان الثدي (Breast Cancer)

ينشأ سرطان الثدي في الخلايا المبطنة للقنوات اللبنية (Ductal Carcinoma) أو الفصيصات الغدية (Lobular Carcinoma) داخل الثدي، ويعد من أكثر أنواع السرطان انتشار بين النساء في العالم. ترتبط مخاطره بعوامل وراثية (مثل طفرات الجينين BRCA1/BRCA2)، وعوامل هرمونية (كتأخر انقطاع الطمث أو العلاج الهرموني)، وعوامل بيئية ومتعلقة بنمط الحياة. يعد الفحص الدوري بصور الثدي الشعاعية (الماموجرام) حجر الزاوية في الاكتشاف المبكر، مما يقلل الوفيات بنسبة كبيرة.
تعتمد المعالجة على مزيجٍ من الجراحة (استئصال الورم أو الثدي)، والعلاج الإشعاعي، والعلاج الهرموني أو المستهدف اعتمادًا على النمط الجزيئي للورم. تحديد المستقبلات الهرمونية (مستقبلات الإستروجين والبروجسترون) ومستقبل عامل نمو البشرة البشري HER2، يعد أساسياً لاختيار الخطة العلاجية وتحسين نتائج البقاء.
من الناحية البيولوجية، يظهر سرطان الثدي تبايناً جزيئياً واسعاً، إذ يصنف إلى أنواع فرعية مثل اللمعي A (Luminal A) واللمعي B والمفرط التعبير عن HER2 والشبيه بالأساسي (Triple-negative/Basal-like)، ولكل منها سلوك عدواني مختلف واستجابة متفاوتة للعلاجات. هذا التنوع يفسر سبب كون بعض الأورام أكثر شراسة وقابلية للانتشار المبكر إلى العقد اللمفاوية أو الأعضاء البعيدة كالعظام والكبد والرئة.
كيف يؤثر نوع الورم على اختيار خطة العلاج؟
يعد تحديد النمط الجزيئي والخصائص النسيجية للورم حجر الأساس في وضع خطة علاج شخصية وفعالة.
- العلاجات الهرمونية:
- تستخدم فقط في الأورام إيجابية المستقبلات الهرمونية (HR+).
- تشمل أدوية مثل تاموكسيفين أو مثبطات الأروماتاز.
- تهدف لمنع الهرمونات من تغذية الخلايا السرطانية.
- العلاجات الموجهة:
- تستخدم للأورام إيجابية HER2 (HER2+).
- تشمل أجساماً مضادة وحيدة النسيلة مثل تراستوزوماب (هيرسبتين).
- تستهدف بشكل دقيق البروتين المسؤول عن النمو العدواني.
- العلاج الكيميائي:
- الخيار الأساسي للأورام ثلاثية السلبية (Triple-negative) التي تفتقر للخيارات الهرمونية والموجهة.
- قد يستخدم في الأورام العدوانية أو متقدمة الدرجة بغض النظر عن النمط الجزيئي.
ما هي أحدث التطورات في علاج سرطان الثدي؟
- يشهد مجال علاج سرطان الثدي تطورات متسارعة تهدف لزيادة الفعالية وتقليل الآثار الجانبية.
- يمهد الطريق لـ طب دقيق يعتمد على الملف الجيني الفريد لكل مريضة.
العلاج المناعي:
- أثبت فعالية في نوع سرطان الثدي ثلاثي السلبية.
- يعمل على تنشيط جهاز المناعة لمهاجمة الخلايا السرطانية.
- يستخدم غالباً بالاشتراك مع العلاج الكيميائي.
الجراحة التحفظية والترميمية:
- التوجه نحو استئصال الورم (Lumpectomy) بدلاً من استئصال الثدي كاملاً عند الإمكان.
- تطور تقنيات إعادة البناء الفوري للثدي بعد الجراحة.
- استخدام خزعة العقدة اللمفاوية الحارسة لتجنب إزالة العقد اللمفاوية غير الضرورية.
- تحليل الحمض النووي والجينومي:
- استخدام اختبارات جينية مثل Oncotype DX لتحليل جينات الورم.
- يساعد في تحديد المرضى الذين يمكنهم تجنب العلاج الكيميائي بأمان.
مقالة ذات صلة: سرطان الثدي: ما هو التهديد الصامت الذي يصيب ملايين النساء؟
سرطان الرئة (Lung Cancer)
ينشأ سرطان الرئة غالباً من الخلايا الظهارية المبطنة للمجاري التنفسية، وينقسم تقنياً إلى نوعين رئيسيين يختلفان جوهرياً في السلوك والعلاج: سرطان الرئة ذو الخلايا الصغيرة (Small-cell) وسرطان الرئة ذو الخلايا غير الصغيرة (Non-small-cell)، والأخير يشكل الغالبية العظمى من الحالات ويتضمن أنواعاً فرعية مثل السرطان الغدي والسرطان الحرشفي. يعد التدخين العامل الأكثر ارتباطاً بخطر الإصابة، حيث يتسبب في حوالي 85% من الحالات، كما تلعب العوامل المهنية (كالتعرض للأسبستوس والزرنيخ) وتلوث الهواء دوراً مهماً في مسببات المرض.
يعزز التشخيص المبكر عبر الفحوص التصويرية (كالأشعة المقطعية منخفضة الجرعة) والاختبارات النسيجية والجزيئية فرص العلاج الجراحي أو استخدام العلاجات الموجهة والمناعية الحديثة. يعتمد اختيار الخطة العلاجية بشكل رئيسي على المرحلة النسيجية والورمية (تحديد انتشار الورم)، بالإضافة إلى الملف الجزيئي للخلايا السرطانية، وقد أحدثت مثبطات المناعة (كالأجسام المضادة لـ PD-1/PD-L1) نقلة نوعية في نتائج علاج الحالات المتقدمة.
من الناحية البيولوجية، يتميز سرطان الرئة بعبء طفري مرتفع (High Tumor Mutational Burden) خاصة لدى المدخنين، مما يجعله أكثر استهدافاً من قبل العلاجات المناعية التي تستغل هذه الطفرات كعلامات تميز الخلايا السرطانية. في المقابل، يظهر سرطان الرئة لدى غير المدخنين غالباً طفرات جينية محددة (كطفرات EGFR أو إعادة ترتيب ALK) يمكن استهدافها بدقة بأدوية العلاج الموجه عن طريق الفم، مما يحول المرض في بعض الحالات إلى حالة مزمنة قابلة للسيطرة لسنوات.
كيف يؤثر نوع الورم على اختيار خطة العلاج؟
يعد التصنيف النسيجي والجزيئي لسرطان الرئة العامل الأكثر حسماً في تحديد مسار العلاج المناسب.
- سرطان الرئة ذو الخلايا غير الصغيرة (Non-small-cell):
- في المراحل المبكرة، يكون الاستئصال الجراحي هو الخيار الأساسي.
- في حال وجود طفرات جينية محددة (مثل EGFR، ALK، ROS1)، تستخدم العلاجات الموجهة كخط أول.
- الأورام ذات التعبير العالي لـ PD-L1 تستجيب بشكل ممتاز للعلاج المناعي الأحادي.
- سرطان الرئة ذو الخلايا الصغيرة (Small-cell):
- يتميز بسرعة النمو والانتشار، ونادراً ما يكون قابلاً للجراحة.
- يعتمد العلاج أساساً على العلاج الكيميائي مع العلاج المناعي.
- قد يستخدم العلاج الإشعاعي للوقاية من انتشار المرض إلى الدماغ.
- العلاج الموجه والمناعي:
- العلاج الموجه يستهدف طفرات جينية محددة بدقة عالية وبأعراض جانبية أقل.
- العلاج المناعي يعيد تنشيط جهاز المناعة لمهاجمة الورم، ويثبت فعاليته في أنواع فرعية متعددة.
ما هي أحدث التطورات في علاج سرطان الرئة؟
- يشهد علاج سرطان الرئة ثورة حقيقية بفضل التطورات في فهم بيولوجيا الورم وآليات المقاومة للعلاج.
- تساعد في تتبع النقائل وتطور المرض بدون إجراءات جراحية غازية.
العلاجات الموجهة من الجيل الثالث والرابع:
- ظهور أدوية مثل Osimertinib لطفرات EGFR المقاومة للعلاجات القديمة.
- تطوير أدوية للتغلب على آليات المقاومة للعلاجات الموجهة الحالية.
- أدوية تستهدف طفرات KRAS G12C التي كانت مستعصية لعقود.
العلاج المناعي المساعد (Adjuvant Immunotherapy):
- استخدام العلاج المناعي بعد الجراحة لتقليل خطر عودة المرض.
- أثبت فعالية في تحسين البقاء دون مرض (Disease-free survival) للمراحل المبكرة.
- يمثل نقلة نوعية في علاج المرض بعد الاستئصال الكامل.
تقنيات التشخيص الجزيئي المتقدم:
- استخدام الخزعة السائلة (Liquid Biopsy) لتحليل الحمض النووي للورم من عينة دم.
- تتيح رصد الاستجابة للعلاج واكتشاف الطفرات المقاومة مبكراً.
مقالة ذات صلة: سرطان الرئة (Lung Cancer): دليلك الشامل عن أعراضه وتشخيصه وطرق علاجه الحديثة.
سرطان القولون والمستقيم (Colorectal Cancer)
يتكون هذا النوع من بطانة القولون أو المستقيم، وغالبًا ما يبدأ بتكوّن زوائد لحمية (polyps) حميدة قابلة للتحول الخبيث مع الوقت عبر تراكم الطفرات الجينية. تتنوع أنواع السرطان التي تصيب القولون والمستقيم نسيجياً، وأكثرها شيوعاً هو السرطان الغدي (Adenocarcinoma) الذي ينشأ من الخلايا المفرزة للمخاط.
تشمل عوامل الخطر التاريخ العائلي والمتلازمات الوراثية (كمتلازمة لينش)، والنظام الغذائي عالي الدهون وقلة الألياف، والالتهابات المعوية المزمنة (كداء كرون والتهاب القولون التقرحي)؛ لذا يعد الفحص بالمناظير أداة حاسمة للكشف المبكر والوقاية.
يشمل علاج سرطان القولون والمستقيم استئصال الجزء المتأثر جراحيًا، وقد يتبع ذلك العلاج الكيميائي أو الإشعاعي حسب المرحلة والخصائص الورمية. تعتمد الخطة العلاجية على مدى انتشار الورم وتأثره بالعقد اللمفاوية، بالإضافة إلى الخصائص الجزيئية للخلايا السرطانية. تقلل برامج الكشف المبكر وتنظير القولون بشدة من الوفيات المرتبطة بهذا المرض عبر إزالة الزوائد قبل تحوّلها إلى أورام خبيثة.
من الناحية البيولوجية، يظهر سرطان القولون والمستقيم عدم تجانس جزيئي كبير يؤثر على سلوكه واستجابته للعلاج. يتم تصنيفه إلى أنواع فرعية جزيئية بناءً على وجود عدم استقرار الميكروساتلايت (MSI) أو الاستقرار الكروموسومي، حيث ترتبط الأورام ذات عدم الاستقرار العالي (MSI-H) باستجابة أفضل للعلاج المناعي. كما أن وجود طفرات في جينات معينة مثل KRAS وNRAS وBRAF يحدد فعالية العلاجات الموجهة، ويؤثر على السلوك العدواني للورم وقابليته للانتشار إلى الكبد والرئتين.
كيف يؤثر نوع الورم على اختيار خطة العلاج؟
يعد التصنيف الجزيئي والنسيجي لسرطان القولون والمستقيم أساسياً في تخصيص العلاج وتحسين النتائج.
- المرحلة المبكرة (الموضعية):
- الاستئصال الجراحي الكامل هو العلاج الأساسي والشافي عادة.
- في سرطان المستقيم، قد يستخدم العلاج الإشعاعي والكيميائي قبل الجراحة لتقليص الورم.
- يتم تقييم العقد اللمفاوية المستأصلة لتحديد الحاجة لعلاج مساعد.
- المرحلة المتقدمة (الانتشارية):
- تعتمد على التحليل الجزيئي للورم لتحديد الخيارات المثلى.
- الأورام ذات عدم استقرار الميكروساتلايت العالي (MSI-H) تستجيب بشكل ممتاز للعلاج المناعي.
- وجود طفرة KRAS أو NRAS يمنع استخدام بعض العلاجات الموجهة (كمضادات EGFR).
- العلاج المساعد (بعد الجراحة):
- يستخدم العلاج الكيميائي لتقليل خطر عودة المرض في المراحل II و III.
- يعتمد قرار استخدامه على درجة الورم وعدد العقد اللمفاوية المصابة.
- قد تستفيد أورام MSI-H من العلاج المناعي في هذا السياق.
ما هي أحدث التطورات في علاج سرطان القولون والمستقيم؟
- يشهد علاج هذا النوع من السرطان تطورات متسارعة بفضل الفهم الأعمق للبيولوجيا الجزيئية.
- تساعد في تحديد المرضى الذين يحتاجون فعلاً للعلاج الكيميائي المساعد أو يمكنهم تجنبه.
العلاج المناعي في الخطوط المبكرة:
- استخدام مثبطات نقاط التفتيش المناعية (كـ Pembrolizumab وNivolumab) كخط أول في الأورام ذات MSI-H.
- إظهار نتائج مبهرة في الحالات المتقدمة مع استجابات طويلة الأمد.
- توسع الدراسات لاستخدامه في المراحل المبكرة قبل الجراحة.
العلاجات الموجهة للتغلب على المقاومة:
- تطوير أدوية تستهدف طفرة BRAF V600E (كـ Encorafenib) بالاشتراك مع علاجات أخرى.
- استراتيجيات جديدة للتغلب على مقاومة علاجات مضادات EGFR.
- أدوية تستهدف مسارات بدائية النواة (كـ HER2) في مجموعة فرعية من المرضى.
الخزعة السائلة لمتابعة المرض:
- استخدام تحليل الحمض النووي الورمي المنتشر (ctDNA) في الدم.
- تتيح الكشف المبكر عن بقايا المرض بعد الجراحة قبل ظهوره بالتصوير.
سرطان البروستاتا (Prostate Cancer)
ينشأ سرطان البروستاتا في غدة البروستاتا عند الرجال، ويعد من أكثر الأورام شيوعا في الفئات العمرية المتقدمة، خاصة بعد سن الخمسين. غالبًا ما يكون بطيء النمو في مراحله المبكرة ولا يسبب أعراضًا ملحوظة لسنوات، لكن بعض الأنماط العدائية قد تتسم بالسرعة والشراسة وتتطلب تدخلاً علاجيًا فوريًا.
تختلف أنواع السرطان التي تصيب البروستاتا من حيث الدرجة النسيجية والعدائية، حيث يتم تصنيفها باستخدام مقياس غليسون (Gleason Score) الذي يعكس مدى اختلاف الخلايا السرطانية عن الخلايا الطبيعية.
تتضمن إجراءات التقييم قياس مستضد البروستاتا النوعي (PSA) في الدم، وإجراء خزعة البروستاتا لتأكيد التشخيص، والاستعانة بتصوير موضعي (كالرنين المغناطيسي أو التصوير المقطعي) لتحديد مدى الانتشار الموضعي أو البعيد. تتنوع الخيارات العلاجية بحسب درجة الخطورة وعمر المريض وحالته الصحية، حيث تتراوح بين المراقبة النشطة (لحالات الخطورة المنخفضة)، والاستئصال الجراحي للبروستاتا، والعلاج الإشعاعي، والعلاج الهرموني الذي يهدف إلى خفض مستويات الأندروجين المغذية للورم.
من الناحية البيولوجية، يعتمد سرطان البروستاتا بشكل أساسي على الهرمونات الذكرية (الأندروجينات) للنمو والبقاء، مما يجعل الحرمان الهرموني حجر الزاوية في علاجه. مع تقدم المرض، قد تطور الخلايا السرطانية آليات للبقاء حتى في غياب الأندروجينات، فيما يعرف بـ سرطان البروستاتا المقاوم للإخصاء (CRPC)، والذي يتطلب استراتيجيات علاجية أكثر تعقيداً تشمل العلاجات الهرمونية من الجيل الجديد (كأبيتراتيرون وإينزالوتاميد)، والعلاج الكيميائي، والعلاجات الموجهة للطفرات الجينية المكتسبة (كطفرات جينات إصلاح الحمض النووي BRCA).
كيف يؤثر نوع الورم على اختيار خطة العلاج؟
يعد تصنيف سرطان البروستاتا حسب مجموعات الخطورة (منخفض، متوسط، مرتفع) الأساس الذي تبنى عليه القرارات العلاجية، مع الأخذ بعين الاعتبار الخصائص الجزيئية للورم.
- في حالات الخطورة المنخفضة، تكون المراقبة النشطة هي الخيار الأمثل لتجنب الآثار الجانبية للعلاجات غير الضرورية، حيث تتم متابعة المريض بفحوصات PSA دورية وخزعات عند الحاجة.
- في حالات الخطورة المتوسطة والمرتفعة، يتم اللجوء إلى علاجات أكثر حسماً مثل الاستئصال الجراحي الجذري أو العلاج الإشعاعي، وغالباً ما يدمج معها العلاج الهرموني لمدة تتراوح بين 6 أشهر إلى 3 سنوات حسب درجة الخطورة.
- في مرحلة المرض المنتشر أو النقيلي، يصبح الحرمان الهرموني هو العلاج الأساسي، وقد يضاف إليه العلاج الكيميائي (مثل دوسيتاكسيل) في الحالات عالية الحجم، أو العلاجات الهرمونية الحديثة، أو العلاجات الموجهة في حال وجود طفرات جينية محددة تؤهب لاستجابة أفضل.
ما هي أحدث التطورات في علاج سرطان البروستاتا؟
يشهد علاج سرطان البروستاتا تطورات ثورية، خاصة في مجالي الطب الدقيق والعلاج المستهدف.
- أثبتت العلاجات الهرمونية من الجيل الجديد (أبيتراتيرون وإينزالوتاميد) فعاليتها في تحسين البقاء الكلي لكل من المرضى النقيليين وغير النقيليين المقاومين للإخصاء، وأصبحت الآن تستخدم في مراحل أبكر من المرض.
- من أبرز هذه التطورات استخدام الأدوية المشعة المستهدفة مثل لوتيشيوم-177 PSMA، الذي يرتبط ببروتين PSMA المنتشر على سطح خلايا سرطان البروستاتا ويوصل الإشعاع مباشرة إليها، مما يحسن النتائج في الحالات المقاومة للعلاج مع الحفاظ على الأنسجة السليمة.
- أحدثت مثبطات PARP (مثل أولاباريب) نقلة نوعية في علاج المرضى الذين يحملون طفرات في جينات إصلاح الحمض النووي (كـ BRCA1/BRCA2)، حيث تمنع هذه الأدوية آليات إصلاح الحمض النووي في الخلايا السرطانية مما يؤدي إلى موتها.
مقالة ذات صلة: سرطان البروستاتا – كل ما تحتاج إلى معرفته حول هذا المرض الخطير وطرق العلاج.
سرطان الكبد (Liver Cancer)
ينشأ سرطان الكبد بشكل أساسي من خلايا الكبد نفسها (سرطان الخلايا الكبدية)، أو نادراً من القنوات الصفراوية داخل الكبد. يعد التليف الكبدي الناتج عن الالتهاب الكبدي المزمن (بفيروس B أو C) أو الكحوليات من أهم عوامل الخطورة. تختلف أنواع السرطان التي تصيب الكبد في سلوكها، لكن معظمها يتميز بالعدائية وسوء التشخيص.
تعتمد طرق التشخيص على الفحوص التصويرية (كالأشعة المقطعية والرنين المغناطيسي) وقياس دلالات الورم (كـ AFP). تشمل الخيارات العلاجية الاستئصال الجراحي، وزراعة الكبد للحالات المبكرة، والعلاجات الموضعية كالتردد الحراري والقسطرة الكيميائية.
من الناحية البيولوجية، ينشأ سرطان الكبد في بيئة من الالتهاب المزمن وتليف النسيج الكبدي، مما يخلق أرضاً خصبة لتكاثر الخلايا السرطانية. يتميز بقدرته على غزو الأوعية الدموية المبكر، مما يفسر ارتفاع معدلات الانتشار إلى أوردة الكبد والوريد البابي. يرتبط بعض الأورام بطفرات في جين TP53 أو جين CTNNB1، مما يؤثر على سلوكها وعدائيتها.
كيف يؤثر نوع الورم على اختيار خطة العلاج؟
يعتمد اختيار العلاج على مرحلة الورم ووظائف الكبد الأساسية.
- في المراحل المبكرة (ورم وحيد صغير)، يكون الاستئصال الجراحي أو الزراعة هما الخياران الشافيان.
- في المراحل المتوسطة (أورام متعددة)، تستخدم القسطرة الكيميائية (TACE) للسيطرة على المرض.
- في المراحل المتقدمة (انتشار خارج الكبد)، تستخدم العلاجات الموجهة (كـ سورافينيب) والعلاج المناعي.
ما هي أحدث التطورات في علاج سرطان الكبد؟
شهد علاج سرطان الكبد تطورات مهمة في السنوات الأخيرة.
- أثبتت مجموعات العلاج المناعي (كـ تيسيليوماب مع بيفاسيزوماب) فعالية تفوق العلاجات الموجهة القديمة.
- طورت تقنيات القسطرة الإشعاعية الداخلية (باستخدام كريات مشعة) للسيطرة على الأورام الموضعية.
- أصبح الزرع الكبدي خياراً متاحاً لمرضى أورام حدودية بعد تقليصها بالعلاجات الموضعية.
سرطان البنكرياس (Pancreatic Cancer)
ينشأ سرطان البنكرياس في أغلب الأحيان من الخلايا الغدية المبطنة لقنوات البنكرياس، ويعرف باسم سرطان غدي بنكرياسي. وهو من أخطر أنواع السرطان نظرا لصعوبة اكتشافه مبكرًا وطبيعته العدوانية. تشمل عوامل الخطر التدخين، وداء السكري المزمن، والتهاب البنكرياس الوراثي، والتاريخ العائلي للمرض.
يعتمد التشخيص على الأشعة المقطعية المتخصصة والتصوير بالرنين، بالإضافة إلى الموجات فوق الصوتية بالمنظار لأخذ خزعة دقيقة. يقاس مستضد CA19-9 كمؤشر للمرض ومتابعته، لكنه ليس تشخيصياً بحد ذاته.
من الناحية البيولوجية، يتميز سرطان البنكرياس بوجود طفرة في جين KRAS في أكثر من 90% من الحالات، مما يجعله مقاوماً للعلاجات التقليدية. تحيط بالورم بيئة من النسيج الليفي الكثيف (الاستروما) التي تشكل درعاً واقياً يمنع وصول الأدوية ويخفي الخلايا السرطانية عن الجهاز المناعي، مما يفسر مقاومته الشديدة للعلاج الكيميائي.
كيف يؤثر نوع الورم على اختيار خطة العلاج؟
يعتمد العلاج على قابلية الورم للاستئصال وموقعه في البنكرياس.
- في الأورام القابلة للاستئصال جراحياً، يتم إجراء الجراحة يليها علاج كيميائي مساعد.
- في الاورام الحدودية (حدودية الاستئصال)، يعطى علاج كيميائي واشعاعي قبل الجراحة لتقليص الورم.
- في الأورام المتقدمة محليا أو المنتشرة، يعطى علاج كيميائي ملطف (كـ FOLFIRINOX) وقد يضاف له علاج موجه في حال وجود طفرات نادرة.
ما هي أحدث التطورات في علاج سرطان البنكرياس؟
رغم صعوبة العلاج، هناك تطورات واعدة في هذا المجال.
- تستخدم أنظمة العلاج الكيميائي المركب (كـ FOLFIRINOX) لتحسين البقاء في الحالات المتقدمة.
- أثبتت العلاجات الموجهة (كـ لاروتريكتينيب) فعالية كبيرة في حالات الطفرات النادرة (كـ NTRK).
- تجرى تجارب واعدة على العلاج المناعي بدمجه مع أدوية تكسر الحاجز الليفي حول الورم.
سرطان المثانة (Bladder Cancer)

ينشأ سرطان المثانة عادة من الخلايا الانتقالية (Urothelial Cells) المبطنة لجدار المثانة الداخلي. يعتبر التدخين أهم عامل خطر للإصابة به، يليه التعرض المهني للمواد الكيميائية (كالأصباغ والعطور). تتعدد أنواع السرطان التي تصيب المثانة، وأكثرها شيوعاً سرطان الخلايا الانتقالية.
يعتمد التشخيص على تحليل البول للكشف عن الخلايا السرطانية، وتنظير المثانة مع أخذ خزعة لتأكيد التشخيص. تستخدم الأشعة المقطعية لتقييم مدى انتشار الورم في جدار المثانة أو خارجه.
من الناحية البيولوجية، ينقسم سرطان المثانة من حيث السلوك إلى نوعين رئيسيين: أورام سطحية (غير غازية للعضلات) تميل للتكرار لكنها أقل شراسة، وأورام غازية للعضلات تمتلك قدرة عالية على الانتشار وتتطلب علاجاً أكثر عدوانية. ترتبط بعض الأورام بطفرات في جينات FGFR3 (في الأورام السطحية) أو جينات TP53 (في الأورام الغازية).
كيف يؤثر نوع الورم على اختيار خطة العلاج؟
يعد مدى غزو الورم لطبقة العضلات العامل الحاسم في اختيار العلاج.
- في الأورام السطحية (غير الغازية)، يتم الاستئصال الموضعي عبر تنظير المثانة، يليه علاج مناعي موضعي (بـ BCG) لمنع التكرار.
- في الأورام الغازية للعضلات، الخيار الأمثل هو الاستئصال الجذري للمثانة مع علاج كيميائي مساعد.
- في الحالات المنتشرة، يتم إعطاء العلاج الكيميائي (مثل السيسبلاتين) وقد يتبعه العلاج المناعي.
ما هي أحدث التطورات في علاج سرطان المثانة؟
شهد علاج سرطان المثانة ثورة في السنوات الأخيرة بفضل العلاج المناعي.
- أثبتت مثبطات نقاط التفتيش المناعية (كـ بنبروليزوماب) فعالية كبيرة في الحالات المتقدمة بعد فشل العلاج الكيميائي.
- طورت العلاجات الموجهة (كـ إردافيتينيب) لاستهداف طفرات FGFR3 في مجموعة فرعية من المرضى.
- تستخدم تقنيات الحفاظ على المثانة كالعلاج الثلاثي (استئصال موضعي + إشعاعي + كيميائي) لمرضى مختارين.
سرطان الكلى (Kidney Cancer)
ينشأ سرطان الكلى بالغالب من الخلايا المبطنة للأنابيب الكلوية (سرطان الخلايا الكلوية)، وأكثر أنواع السرطان شيوعاً الخلايا الصافية. تشمل عوامل الخطورة التدخين، والسمنة، وارتفاع ضغط الدم، والمتلازمات الوراثية (كمرض فون هيبل – لينداو).
يعتمد التشخيص بشكل أساسي على الفحوص التصويرية (كالأشعة المقطعية والرنين المغناطيسي) التي تظهر الورم بوضوح. نادراً ما تحتاج الحالات النموذجية لخزعة قبل الجراحة، إذ يستأصل الورم جراحياً للتشخيص والعلاج معاً.
من الناحية البيولوجية، يرتبط سرطان الخلايا الصافية بطفرات في جين VHL في معظم الحالات، مما يؤدي إلى تراكم عامل HIF وتحفيز تكوين أوعية دموية جديدة (angiogenesis). هذه الخاصية تجعل السرطان شديد الاعتماد على تكوين الأوعية، مما يفسر استجابته للعلاجات المضادة لتكوين الأوعية الدموية.
كيف يؤثر نوع الورم على اختيار خطة العلاج؟
يعتمد العلاج على مرحلة الورم وحجمه وموقعه داخل الكلية.
- في الأورام الموضعية (المحدودة بالكلية)، الاستئصال الجراحي (جزئي أو كلي) هو العلاج الأساسي الشافي.
- في الأورام الصغيرة، يمكن اللجوء للعلاجات الموضعية كـ التردد الحراري أو التجميد بديلاً عن الجراحة.
- في الأورام المنتشرة، تستخدم العلاجات الموجهة (مضادات تكوين الأوعية) والعلاج المناعي كخطوط علاج رئيسية.
ما هي أحدث التطورات في علاج سرطان الكلى؟
شهد علاج سرطان الكلى نقلة نوعية بفضل الجمع بين العلاجات.
- أثبتت مجموعات العلاج المناعي (كـ إيبيليموماب مع نيفولوماب) فعالية كبيرة كخط أول في الحالات المتوسطة والعالية الخطورة.
- طورت مجموعات من العلاج المناعي مع العلاج الموجه (كـ بنبروليزوماب مع أكسيتينيب) لتحسين النتائج.
- أصبح المراقبة النشطة خياراً مقبولاً للأورام الصغيرة لدى كبار السن، نظراً لبطء نمو العديد من سرطانات الكلى.
سرطان المعدة (Stomach Cancer)
ينشأ سرطان المعدة غالبا من الخلايا الغدية المبطنة لجدار المعدة (السرطان الغدي). تشمل عوامل الخطورة العدوى بجرثومة المعدة (H. pylori)، والنظام الغذائي الغني بالأملاح والمدخنات وقلة الخضروات، والتدخين، والتاريخ العائلي.
يعتمد التشخيص على المنظار العلوي مع أخذ خزعات من الورم والمناطق المشبوهة. تستخدم الأشعة المقطعية والموجات فوق الصوتية بالمنظار لتحديد مرحلة الورم ومدى انتشاره للعقد اللمفاوية أو الأعضاء البعيدة.
من الناحية البيولوجية، يصنف سرطان المعدة إلى نوعين رئيسيين بناءً على التصنيف الجزيئي: أورام مرتبطة بعدم استقرار الميكروساتلايت (MSI-H) والتي تستجيب بشكل أفضل للعلاج المناعي، وأورام مرتبطة بعدم الاستقرار الكروموسومي. كما ترتبط بعض الأورام بطفرات في جين HER2 (مشابه لسرطان الثدي) مما يجعلها قابلة للعلاج الموجه.
كيف يؤثر نوع الورم على اختيار خطة العلاج؟
يعتمد العلاج على مرحلة الورم وموقعه داخل المعدة.
- في المراحل المبكرة جداً، يمكن الاستئصال بالمنظار عبر تقنية التشريح تحت المخاطي.
- في الأورام الموضعية (غير المنتشرة)، الاستئصال الجراحي مع إزالة العقد اللمفاوية هو العلاج الأساسي، يليه علاج كيميائي مساعد.
- في الأورام النقيلية، يتم إعطاء العلاج الكيميائي، ويمكن إضافة العلاج الموجه (مثل تراستوزوماب) في حالات الأورام الإيجابية لـ HER2، أو العلاج المناعي في حالات MSI-H.
ما هي أحدث التطورات في علاج سرطان المعدة؟
تطورت علاجات سرطان المعدة بفضل التصنيف الجزيئي الدقيق.
- أثبت العلاج المناعي (كـ بنبروليزوماب) فعالية كبيرة في أورام MSI-H، حتى في الخطوط المتقدمة.
- توسعت استخدامات العلاجات الموجهة (كـ تراستوزوماب ديروكستيكان) بعد تطور مقاومة للعلاجات الموجهة التقليدية.
- طورت علاجات موجهة جديدة (كـ راموسيروماب) تستهدف تكوين الأوعية الدموية للورم.
سرطان المريء (Esophageal Cancer)
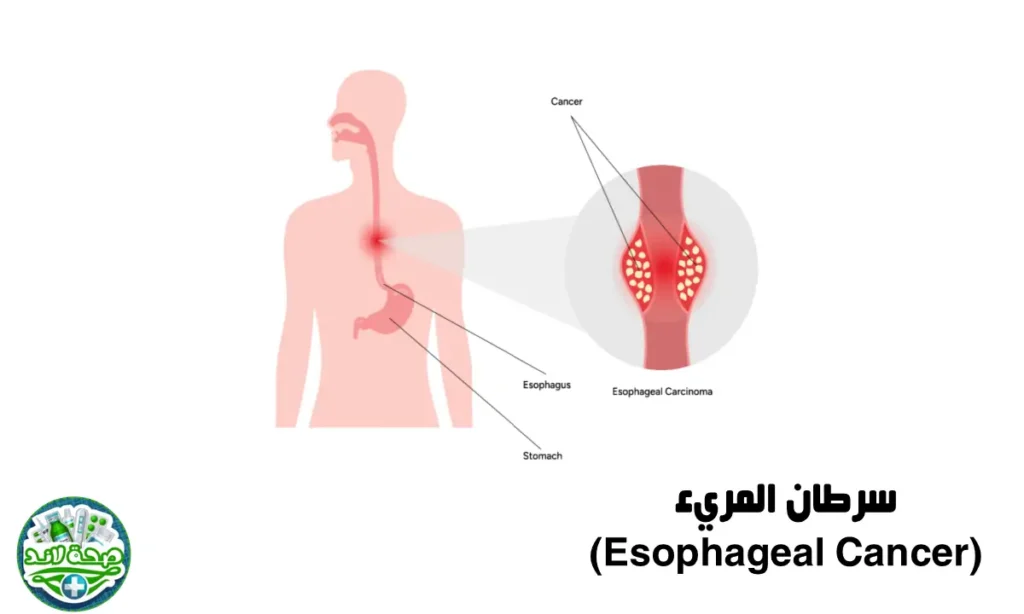
ينشأ سرطان المريء من الخلايا المبطنة للمريء، وينقسم نوعان رئيسيان: السرطان الحرشفي (في الثلثين العلوي والأوسط) والسرطان الغدي (في الثلث السفلي قرب المعدة). تشمل عوامل الخطورة للسرطان الحرشفي التدخين والكحول، وللسرطان الغدي الارتجاع المريئي المزمن ومريء باريت.
يعتمد التشخيص على المنظار العلوي مع أخذ خزعة، يليه التصوير المقطعي والتصوير بالموجات فوق الصوتية بالمنظار لتحديد عمق الورم وانتشاره للعقد اللمفاوية.
من الناحية البيولوجية، يختلف النوعان الرئيسيان في الطفرات الجينية المرافقة. يرتبط السرطان الحرشفي بطفرات مشابهة لسرطانات الرأس والرقبة (كـ TP53)، بينما يرتبط السرطان الغدي بطفرات مشابهة لسرطان المعدة (كـ HER2). يعد سرطان المريء من السرطانات العدائية التي تميل للانتشار المبكر عبر الجدار المريئي إلى العقد اللمفاوية المجاورة.
كيف يؤثر نوع الورم على اختيار خطة العلاج؟
يحدد النوع النسيجي ومرحلة الورم الخطة العلاجية المثلى.
- في المراحل المبكرة جداً، يمكن الاستئصال بالمنظار للاورام السطحية.
- في الأورام الموضعية المتقدمة (التي تخترق الجدار)، يعطى علاج كيميائي وإشعاعي قبل الجراحة لتقليص الورم (بروتوكول CROSS).
- في الأورام المنتشرة، يعطى العلاج الكيميائي الملطف، مع إمكانية إضافة علاج موجه (لـ HER2) أو علاج مناعي.
ما هي أحدث التطورات في علاج سرطان المريء؟
شهد علاج سرطان المريء تطورات مهمة في السنوات الأخيرة.
- أثبتت إضافة العلاج المناعي (كـ نيفولوماب) إلى العلاج الكيميائي قبل الجراحة فائدتها في تحسين النتائج.
- أصبح استخدام العلاج المناعي كعلاج مساعد بعد الجراحة خياراً للمرضى عالي الخطورة.
- طورت تقنيات جراحية أقل تدخلاً (كالاستئصال بالمنظار) لتقليل المضاعفات وتسريع التعافي.
سرطان الغدد اللمفاوية (Lymphoma)
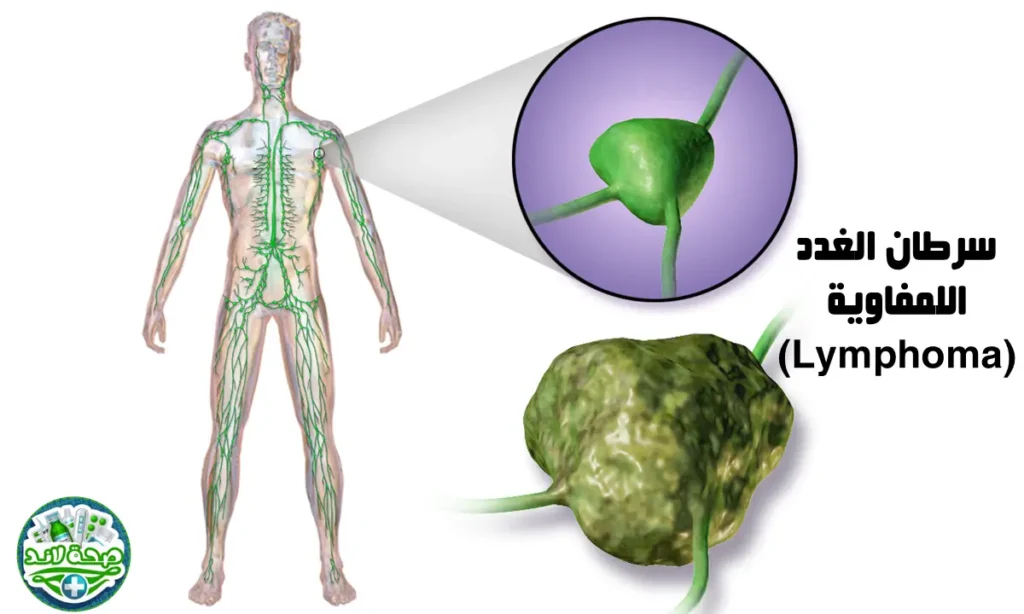
سرطان الغدد اللمفاوية هو ورم خبيث ينشأ في الخلايا اللمفاوية (B أو T) داخل الجهاز الليمفاوي. ينقسم إلى نوعين رئيسيين: لمفومة هودجكين (Hodgkin Lymphoma) التي تتميز بوجود خلايا ريد-ستيرنبرغ، واللمفومة اللاهودجكينية (Non-Hodgkin Lymphoma) التي تضم مجموعة واسعة من الأنواع الفرعية.
يعتمد التشخيص على خزعة من العقدة اللمفاوية المصابة مع دراسة الأنسجة والمناعة النسيجية. تستخدم الفحوص التصويرية (كـ PET-CT) لتحديد مرحلة المرض ومدى انتشاره في الجسم.
من الناحية البيولوجية، تختلف اللمفومات في درجة العدائية بين أنواع بطيئة النمو (Indolent) يصعب شفاؤها لكن يمكن السيطرة عليها لسنوات، وأنواع عدائية (Aggressive) سريعة النمو لكنها قابلة للشفاء بالعلاج المكثف. يرتبط بعضها بعدوى فيروسية (كـ EBV) أو بكتيرية (كـ H. pylori في لمفومات المعدة)، أو بطفرات جينية محددة (كـ MYC وBCL2 في اللمفومات العدائية).
كيف يؤثر نوع الورم على اختيار خطة العلاج؟
يحدد النوع الفرعي ودرجة العدائية ومرحلة المرض الخطة العلاجية.
- في اللمفومات البطيئة المحدودة، قد تكون المراقبة أو العلاج الموضعي كافياً.
- في حالات الأورام اللمفاوية المنتشرة البطيئة النمو، يتم إعطاء العلاجات الموجهة (مثل ريتوكسيماب) مع أو بدون علاج كيميائي خفيف.
- في حالات الأورام اللمفاوية العدوانية مثل سرطان الغدد اللمفاوية البائية الكبيرة المنتشرة، يتم إعطاء العلاج الكيميائي المكثف (مثل R-CHOP) بهدف الشفاء.
- في الحالات المقاومة أو المنتكسة، تستخدم العلاجات الخلوية كـ CAR-T أو زراعة الخلايا الجذعية.
ما هي أحدث التطورات في علاج سرطان الغدد اللمفاوية؟
يشهد علاج اللمفومات ثورة حقيقية في العلاج المناعي والخلوي.
- أحدثت علاجات CAR-T نقلة نوعية في علاج اللمفومات العدائية المقاومة، حيث يعاد برمجة خلايا المريض المناعية لمهاجمة الورم.
- طورت الأجسام المضادة ثنائية الخصوصية (Bispecific Antibodies) التي تربط الخلايا المناعية بالخلايا اللمفاوية السرطانية.
- ظهرت العلاجات الموجهة الجديدة (كـ BTK inhibitors و PI3K inhibitors) للأنواع الفرعية المختلفة.
اللوكيميا (سرطان الدم) (Leukemia)
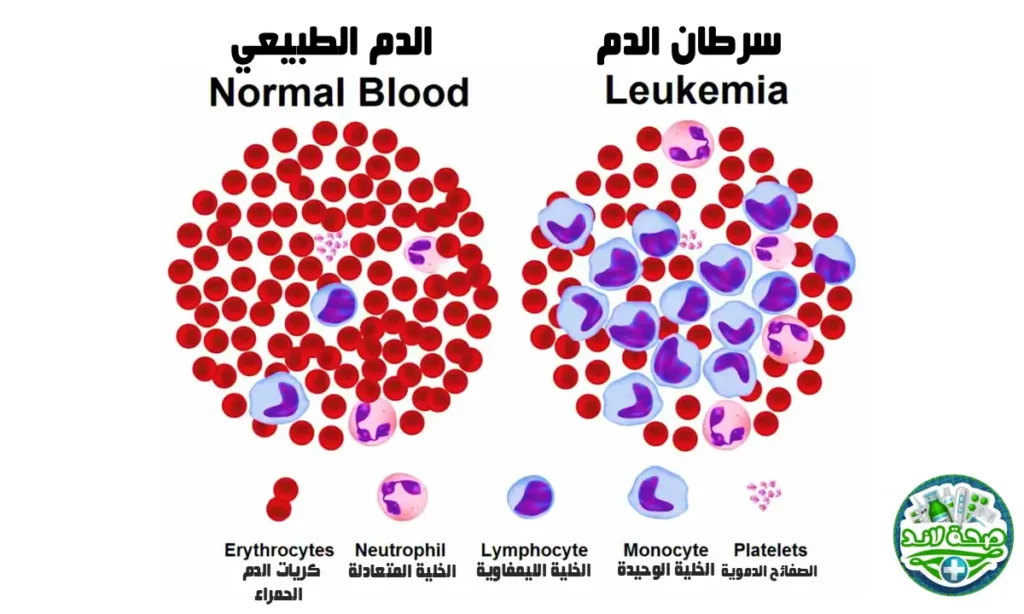
اللوكيميا هي سرطان خلايا الدم البيضاء في نخاع العظم، حيث تنتج خلايا غير ناضجة (أرومات) بشكل غير طبيعي. تنقسم إلى أربعة أنواع رئيسية: اللوكيميا اللمفاوية الحادة (ALL)، اللوكيميا النخاعية الحادة (AML)، اللوكيميا اللمفاوية المزمنة (CLL)، اللوكيميا النخاعية المزمنة (CML).
يعتمد التشخيص على صورة الدم الكاملة وفحص المسحة المحيطية، يليه فحص نخاع العظم (الشفاف والخزعة) مع الدراسة الخلوية والجزيئية والوراثية للخلايا السرطانية.
من الناحية البيولوجية، تختلف الأنواع في سرعة التطور والخلايا المصابة. تتميز الحادة بتراكم سريع للخلايا غير الناضجة وفشل نخاع العظم، وتحتاج لعلاج فوري. أما المزمنة فتسمح بمرور خلايا ناضجة بشكل غير طبيعي ويكون تطورها أبطأ. ترتبط بعض الأنواع بطفرات جينية محددة، مثل صبغي فيلادلفيا (t(9;22)) في CML وبعض حالات ALL، مما يسمح باستخدام علاجات موجهة فعالة.
كيف يؤثر نوع الورم على اختيار خطة العلاج؟
يحدد النوع الفرعي والتحليل الجيني الخطة العلاجية بدقة متناهية.
- في اللوكيميا الحادة (ALL وAML)، يعطى علاج كيميائي مكثف على مرحلتين (استحداث السيطرة والعلاج التثبيتي).
- في ALL الموجبة لصبغي فيلادلفيا، تضاف مثبطات التيروزين كيناز (كـ إيماتينيب) للعلاج الكيميائي.
- في CML، تعطى مثبطات التيروزين كيناز عن طريق الفم كعلاج أساسي مدى الحياة.
- في CLL، تتراوح الخيارات بين المراقبة (في المراحل المبكرة) والعلاجات الموجهة (كـ BTK inhibitors) والعلاج المناعي.
ما هي أحدث التطورات في علاج اللوكيميا؟
شهد علاج اللوكيميا تقدماً هائلاً بفضل العلاجات الموجهة والخلوية.
- أحدثت علاجات CAR-T ثورة في علاج ALL المقاومة لدى الأطفال والبالغين.
- طورت الأجسام المضادة ثنائية الخصوصية (كـ Blinatumomab) لاستهداف الخلايا اللمفاوية السرطانية.
- ظهرت مثبطات IDH1/IDH2 لعلاج AML مع طفرات محددة، ومثبطات BCL2 (كـ Venetoclax) لبعض أنواع اللوكيميا.
سرطان المبيض (Ovarian Cancer)
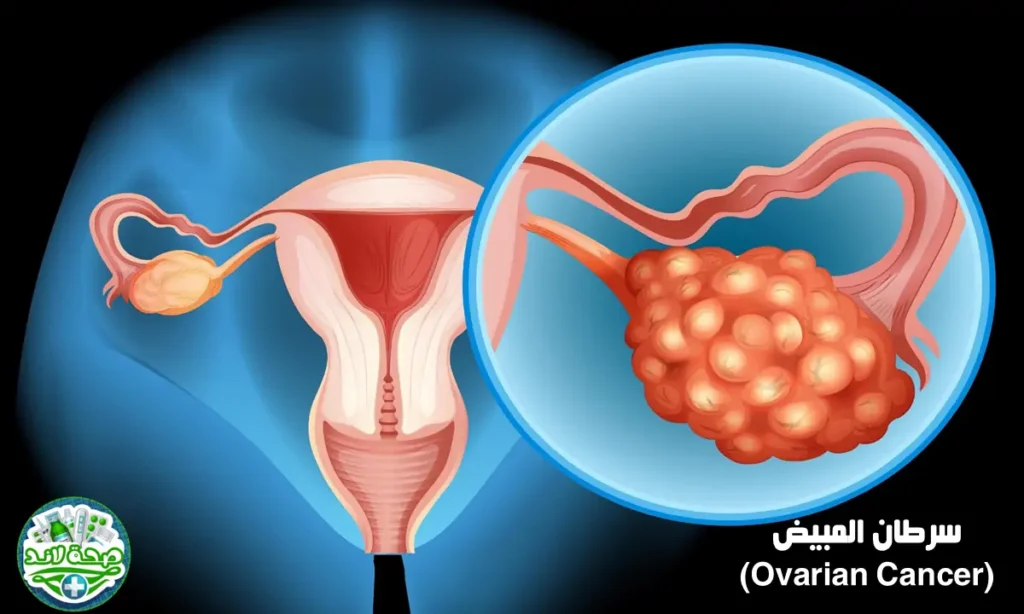
ينشأ سرطان المبيض غالبا من الخلايا الظهارية المبطنة لسطح المبيض (أكثر من 90%)، وأقل شيوعا من الخلايا الجنسية أو الخلايا اللحمية. يسمى القاتل الصامت لأنه نادرا ما يسبب أعراضا مبكرة، وغالبا ما يكتشف في مراحل متقدمة. تشمل عوامل الخطورة التاريخ العائلي وطفرات BRCA1/BRCA2.
يعتمد التشخيص على الفحص المهبلي بالموجات فوق الصوتية وقياس دلالة الورم CA-125 في الدم. يتطلب تأكيد التشخيص وتحديد المرحلة الجراحة الاستكشافية مع أخذ عينات من الصفاق والأعضاء المجاورة.
من الناحية البيولوجية، تصنف سرطانات المبيض الظهارية إلى أنواع فرعية مختلفة: السرطان المصلي عالي الدرجة (الأكثر شيوعاً وعدائية)، السرطان المصلي منخفض الدرجة، السرطان المخاطي، السرطان الانتباذي، وسرطان الخلايا الواضحة. يرتبط النوع المصلي عالي الدرجة ارتباطاً وثيقاً بطفرات TP53 وعدم استقرار كروموسومي، بينما ترتبط الأنواع الأخرى بطفرات جينية مختلفة (كـ KRAS في الأنواع منخفضة الدرجة).
كيف يؤثر نوع الورم على اختيار خطة العلاج؟
يحدد النوع النسيجي ومرحلة المرض الاستراتيجية العلاجية.
- العلاج الأساسي هو الجراحة الهابطة (Debulking) لإزالة أكبر قدر ممكن من الورم، يليها علاج كيميائي (بلاكين وكاربوبلاتين).
- في المراحل المتقدمة، قد يعطى العلاج الكيميائي قبل الجراحة لتقليص الورم وتسهيل استئصاله.
- في حالات طفرات BRCA، تستخدم مثبطات PARP (كـ أولاباريب) كعلاج صيانة بعد الجراحة والعلاج الكيميائي.
- الأوراض منخفضة الدرجة قد تستفيد من العلاجات الهرمونية.
ما هي أحدث التطورات في علاج سرطان المبيض؟
تتركز التطورات في فهم البيولوجيا الجزيئية والعلاجات المستهدفة.
- أثبتت مثبطات PARP فعالية كبيرة في تحسين البقاء دون تطور المرض، خاصة في حالات BRCA وعدم الاستقرار الجيني.
- تجرى تجارب على العلاج المناعي في أنواع فرعية محددة، رغم أن النتائج العامة كانت أقل إبهارا من سرطانات أخرى.
- طورت تقنيات جراحية متقدمة للوصول إلى الاستئصال الكامل للورم، وهو أهم عامل تنبؤي للبقاء.
سرطان الجلد (Skin Cancer)
سرطان الجلد من أخطر أنواع السرطان هو النمو غير الطبيعي لخلايا الجلد، وينقسم إلى نوعين رئيسيين: سرطانات الجلد غير الميلانومية (الأكثر شيوعاً وأقل خطورة) وتشمل السرطان القاعدي والسرطان الحرشفي، والورم الميلانيني (Melanoma) الأقل شيوعاً لكنه الأكثر شراسة وخطورة.
يرتبط سرطان الجلد بشكل أساسي بالتعرض المفرط للأشعة فوق البنفسجية (الشمس وأسرّة التسمير). يعتمد التشخيص على الفحص السريري وتنظير الجلد (Dermatoscopy)، يليه الاستئصال الموضعي مع الفحص النسيجي لتأكيد التشخيص وتحديد العمق.
من الناحية البيولوجية، يختلف الورم الميلانيني جوهرياً عن غيره من سرطانات الجلد. ينشأ من الخلايا الميلانينية المنتجة للصباغ، ويتميز بقدرته الهائلة على الانتشار المبكر عبر الجهاز اللمفاوي والدم. يرتبط بطفرات جينية محددة، أهمها طفرة BRAF V600E في حوالي نصف الحالات، مما يجعله هدفاً للعلاجات الموجهة. كما أن لديه عبء طفري عالياً جداً بسبب التعرض للأشعة فوق البنفسجية، مما يفسر استجابته الممتازة للعلاج المناعي.
كيف يؤثر نوع الورم على اختيار خطة العلاج؟
يختلف العلاج جوهرياً بين سرطانات الجلد غير الميلانومية والورم الميلانيني.
- في السرطان القاعدي والحرشفي الموضعي، الاستئصال الجراحي الكافي هو العلاج الأساسي والشافي.
- في الورم الميلانيني المبكر (رفيع)، الاستئصال الجراحي بهامش أمان كافٍ كافٍ للشفاء.
- في الورم الميلانيني متوسط العمق، تؤخذ خزعة العقدة اللمفاوية الحارسة لتحديد الحاجة لاستئصال عقدي إضافي.
- في الورم الميلانيني المنتشر، تستخدم العلاجات الموجهة (لمثبطات BRAF/MEK في حال وجود طفرة) أو العلاج المناعي (كـ مثبطات PD-1 و CTLA-4).
ما هي أحدث التطورات في علاج سرطان الجلد؟
شهد علاج الورم الميلانيني ثورة حقيقية بفضل العلاج المناعي والموجه.
- أحدثت مثبطات نقاط التفتيش المناعية (كـ بنبروليزوماب ونيفولوماب) نقلة نوعية في علاج الميلانيني المنتشر، مع بقاء طويل الأمد لدى العديد من المرضى.
- أثبتت العلاجات الموجهة (مثبطات BRAF + MEK) فعالية سريعة في أورام الميلانيني ذات طفرة BRAF.
- أصبح العلاج المناعي المساعد بعد الجراحة للميلانيني عالي الخطورة يقلل بشكل كبير من خطر عودة المرض.
- طورت علاجات موضعية (كـ Imiquimod) لسرطانات الجلد السطحية غير الميلانومية.
سرطان العظام (Bone Cancer)
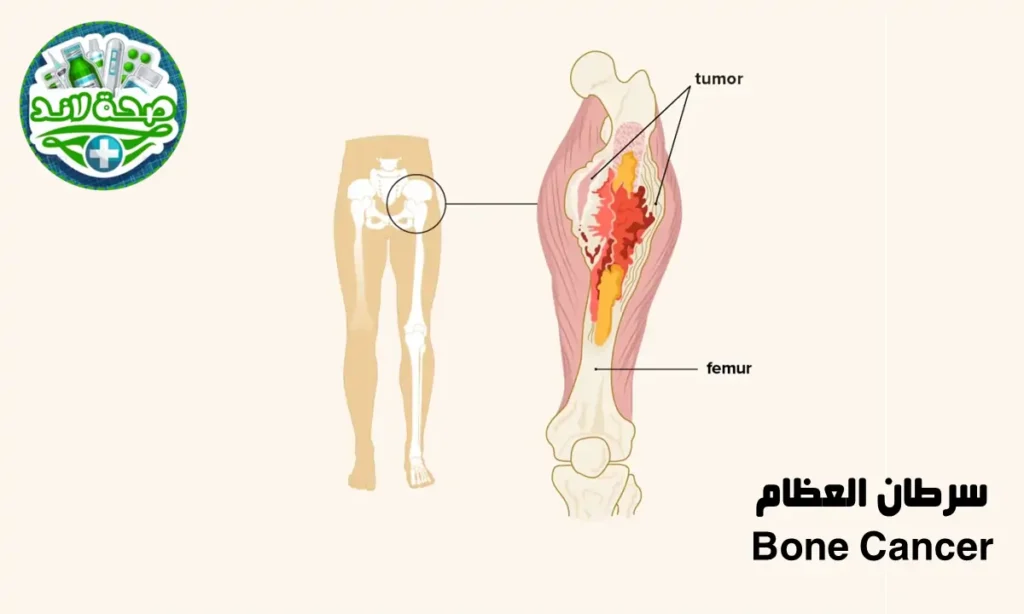
سرطان العظام هو ورم خبيث ينشأ من الخلايا المكونة للنسيج العظمي نفسه (ساركوما عظمية أولية)، وهو نادر مقارنة بالسرطانات التي تنتشر إلى العظام من أماكن أخرى (نقائل عظمية). أشهر أنواعه: الساركوما العظمية (Osteosarcoma) الأكثر شيوعاً لدى الأطفال واليافعين، ساركوما يوينغ (Ewing Sarcoma) لدى الأطفال، والساركوما الغضروفية (Chondrosarcoma) لدى البالغين.
يعتمد التشخيص على الأشعة السينية والرنين المغناطيسي والأشعة المقطعية، يليه خزعة جراحية دقيقة من الورم (تجرى في مركز متخصص لتجنب تلويث الأنسجة السليمة). يستخدم PET-CT لتقييم انتشار المرض.
من الناحية البيولوجية، تختلف الساركوما العظمية في الطفرات الجينية المرافقة. ترتبط الساركوما العظمية بطفرات معقدة في جينات كثيرة، بينما ترتبط ساركوما يوينغ بإعادة ترتيب جينية محددة (EWSR1 مع جينات مختلفة) تنتج بروتيناً شاذاً يميز الخلايا السرطانية. يتميز سرطان العظام بقدرته على التدمير الموضعي للنسيج العظمي وإضعاف العظم، مما قد يسبب كسوراً مرضية.
كيف يؤثر نوع الورم على اختيار خطة العلاج؟
يحدد النوع النسيجي ومرحلة الورم الخطة العلاجية، والتي تتطلب عادة فريقاً متعدد التخصصات.
- في الساركوما العظمية ويوينغ، يعطى علاج كيميائي قبل الجراحة (مساعد جديد) لتقليص الورم، يليه الاستئصال الجراحي الواسع مع الحفاظ على الطرف إن أمكن، ثم علاج كيميائي بعد الجراحة.
- في الساركوما الغضروفية (منخفضة الدرجة)، الجراحة وحدها كافية لأنها لا تستجيب للعلاج الكيميائي.
- في الساركوما العظمية ويوينغ المنتشرة، يعطى علاج كيميائي مكثف وقد تستخدم زراعة الخلايا الجذعية في بعض الحالات.
- يستخدم العلاج الإشعاعي في الحالات التي لا يمكن استئصالها جراحياً (كـ ساركوما يوينغ في مواقع معينة).
ما هي أحدث التطورات في علاج سرطان العظام؟
رغم ندرته، تشهد أبحاث سرطان العظام تطورات واعدة.
- طورت تقنيات جراحية متقدمة لـ إنقاذ الطرف باستخدام بدائل معدنية أو بيولوجية، مما قلل الحاجة للبتر.
- تجرى تجارب على العلاجات الموجهة والمناعية، مستفيدة من الفهم الجزيئي المتزايد لهذه الأورام النادرة.
- أثبتت بعض العلاجات الموجهة فعالية في أنواع فرعية محددة، مثل مثبطات TRK في الساركوما ذات اندماجات جينية NTRK (المستقبلات التيروزينية الكينازية للنيوتروفين).
أحدث التطورات في أبحاث أنواع السرطان
يشهد البحث العلمي في مختلف أنواع السرطان تقدماً سريعاً، مما يفضي إلى اكتشافات هامة في أساليب العلاج وتحسين معدلات الشفاء. تعيد هذه الابتكارات العلمية تشكيل مستقبل علم الأورام وتفتح آفاقاً جديدة للمرضى، إذ أصبح فهم الخصائص الجزيئية لكل نوع من أنواع السرطان أساسياً لتطوير علاجات أكثر دقة وفعالية.
العلاج المناعي (Immunotherapy)
تمثل مثبطات نقاط التفتيش المناعية (Checkpoint Inhibitors) ثورة حقيقية في علاج العديد من أنواع السرطان، إذ تعمل على تحفيز قدرة الجهاز المناعي على مهاجمة الخلايا السرطانية والقضاء عليها. وقد أثبتت هذه العلاجات فعاليتها الاستثنائية في علاج سرطان الجلد وسرطان الرئة وسرطان المثانة، لا سيما في الحالات المتقدمة التي كانت تعتبر سابقا غير قابلة للشفاء، مما غيّر جذريًا النظرة التشاؤمية المرتبطة بهذه الأنواع من السرطان.
العلاجات الموجهة (Targeted Therapies)
تركز هذه العلاجات على استهداف طفرات جينية محددة بدقة داخل الخلايا السرطانية، مع الحفاظ على الخلايا السليمة وتقليل الآثار الجانبية. ومن بين أنجح الأمثلة مثبطات HER2 لسرطان الثدي، ومثبطات EGFR لسرطان الرئة، ومثبطات BRAF لسرطان الجلد، والتي حوّلت بعض أنواع السرطان من أمراض مميتة إلى حالات مزمنة يمكن السيطرة عليها لسنوات.
الذكاء الاصطناعي وتحليل البيانات (AI and Data Analytics)
يتزايد دمج الذكاء الاصطناعي في الممارسة السريرية اليومية، مما يساعد أطباء الأورام على التنبؤ باستجابة المرضى للعلاجات المختلفة بناء على نوع السرطان، وتتبع تطور الورم بدقة متناهية، وتخصيص خطط الرعاية لكل مريض. تمكن خوارزميات التعلم العميق من تحليل آلاف الصور الإشعاعية والبيانات الجزيئية في ثوانٍ، مما يسهم في تصنيف السرطان بدقة أكبر واختيار العلاج الأمثل.
التجارب السريرية (Clinical Trials)
تجري التجارب السريرية العالمية تقييماً لمئات من تركيبات العلاج الجديدة لأنواع مختلفة من السرطان، بهدف زيادة الفعالية وتقليل الآثار الجانبية. وتركز هذه التجارب على الجمع بين العلاجات المناعية والعلاجات الموجهة، واستخدامها في المراحل المبكرة من المرض، وتوسيع نطاق فوائدها لتشمل أنواعاً جديدة من السرطان لم تستجب للعلاجات التقليدية، مما يبشر بمستقبل أفضل لمرضى السرطان.
ما هي أنواع السرطان الشائعة لدى الرجال؟
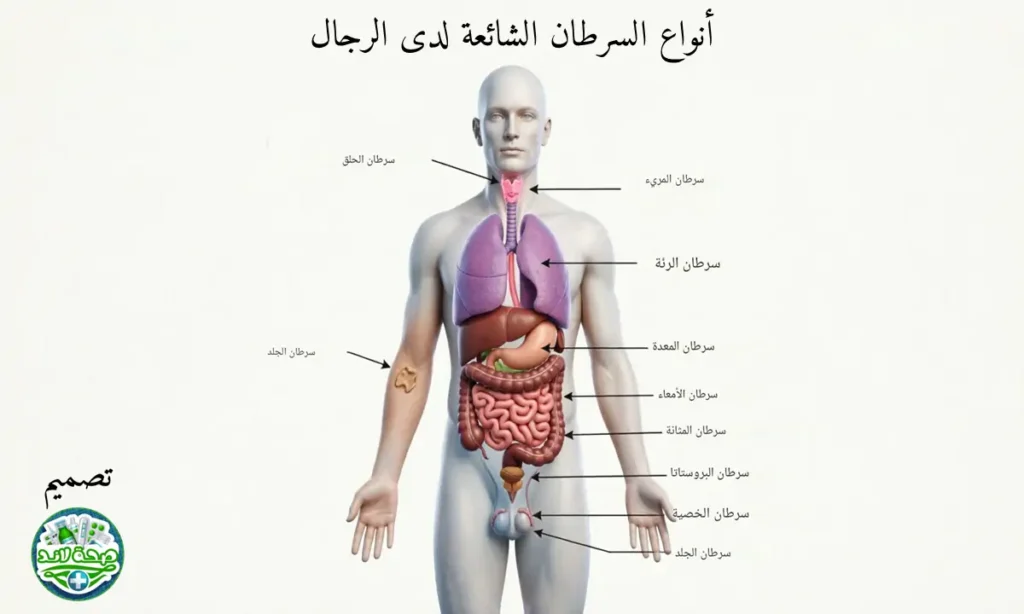
تختلف أنواع السرطان الأكثر شيوعاً بين الرجال باختلاف المنطقة الجغرافية والعوامل البيئية، لكن هناك أنواعاً تتصدر القائمة عالمياً بشكل ثابت. يأتي سرطان البروستاتا في المقدمة كأكثر السرطانات انتشاراً بين الذكور، خاصة بعد سن الخمسين، حيث يصيب غدة البروستاتا المسؤولة عن إنتاج السائل المنوي. يليه سرطان الرئة الذي يرتبط ارتباطاً وثيقاً بالتدخين، ويشكل السبب الأول للوفيات السرطانية لدى الرجال بسبب صعوبة اكتشافه في مراحله المبكرة.
يحتل سرطان القولون والمستقيم المرتبة الثالثة بين أنواع السرطان الشائعة عند الرجال، حيث تزداد خطورته مع التقدم في العمر واتباع نظام غذائي غني بالدهون وفقير بالألياف. كما يعد سرطان المثانة أكثر شيوعاً لدى الرجال مقارنة بالنساء بنسبة ثلاثة أضعاف، ويرتبط بشكل رئيسي بالتدخين والتعرض المهني لبعض المواد الكيميائية. ولا يمكن إغفال سرطان الكلى الذي تزداد معدلاته لدى المدخنين والمصابين بارتفاع ضغط الدم والسمنة.
تشمل القائمة أيضاً سرطان المعدة الذي تراجعت معدلاته عالمياً لكنه لا يزال شائعاً في بعض المناطق، وسرطان البنكرياس شديد العدائية وصعب التشخيص المبكر. ومن المهم التذكير بأن أنواع السرطان المنتشرة لدى الرجال قابلة للشفاء بنسب عالية إذا اكتشفت مبكراً، لذا ينصح الأطباء بإجراء الفحوص الدورية المنتظمة مثل تحليل PSA لسرطان البروستاتا وتنظير القولون بعد سن الخمسين، إلى جانب الإقلاع عن التدخين واتباع نمط حياة صحي.
ما هي أنواع السرطان الشائعة لدى النساء؟
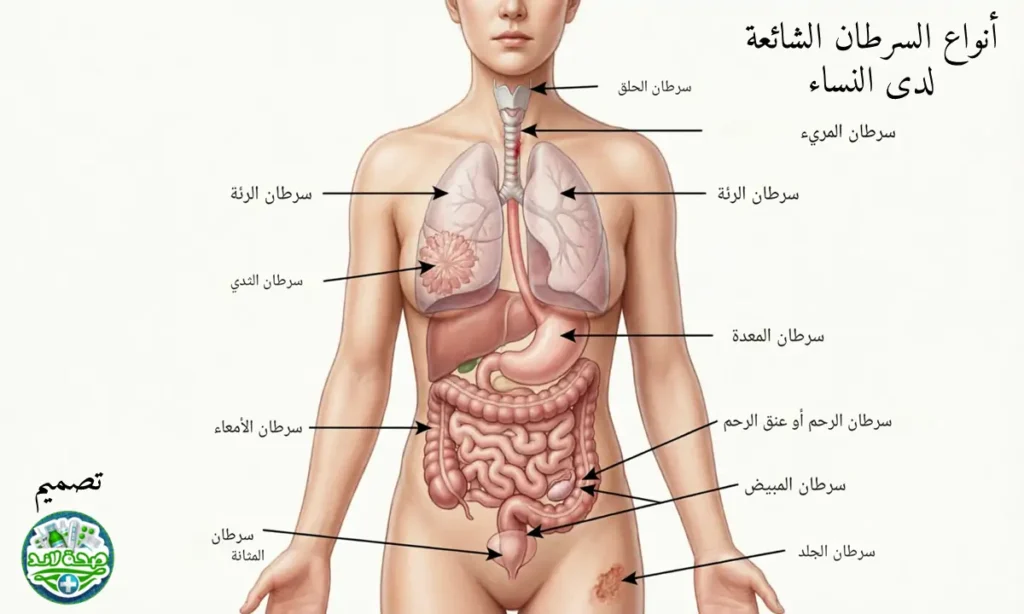
تصدر سرطان الثدي قائمة أنواع السرطان الأكثر شيوعاً بين النساء عالمياً، حيث يشكل حوالي ربع الإصابات السرطانية لديهن. ينشأ هذا الورم في النسيج الغدي أو القنوات اللبنية، وترتبط مخاطره بعوامل وراثية (مثل طفرات BRCA) وهرمونية وبيئية. يعد الفحص الدوري بالماموجرام سلاحاً فعالاً للكشف المبكر، مما يزيد فرص الشفاء إلى أكثر من 90% عند اكتشاف الورم في مراحله الأولية.
يحتل سرطان القولون والمستقيم المرتبة الثانية بين أنواع السرطان التي تصيب النساء، ويشترك مع الرجال في عوامل الخطورة نفسها كالتقدم بالعمر والتاريخ العائلي والنظام الغذائي غير الصحي. يأتي بعده سرطان الرئة الذي أصبح شائعاً بشكل متزايد لدى النساء، خاصة مع ارتفاع معدلات التدخين بينهن، وغالباً ما يكتشف في مراحل متأخرة مما يزيد من صعوبة علاجه.
تشمل القائمة أيضاً سرطان عنق الرحم الذي يمكن الوقاية منه تماماً عبر لقاح فيروس الورم الحليمي البشري والفحص الدوري بمسحة عنق الرحم. كما يعد سرطان بطانة الرحم من السرطانات المرتبطة بالاضطرابات الهرمونية والسمنة، بينما يعرف سرطان المبيض بـ”القاتل الصامت” لقلة أعراضه المبكرة وصعوبة اكتشافه.
ولا يمكن إغفال سرطان الغدة الدرقية الذي يصيب النساء بنسبة ثلاثة أضعاف الرجال، وتشمل أنواع السرطان الأخرى الشائعة سرطان المعدة والكبد والبنكرياس، مما يؤكد أهمية الفحوص الدورية ونمط الحياة الصحي للوقاية والكشف المبكر.
أنواع السرطان النادرة
تعرف أنواع السرطان النادرة بأنها تلك التي تصيب أقل من 6 أشخاص لكل 100,000 نسمة سنوياً، ورغم ندرتها الفردية، إلا أن مجموعها يشكل نسبة معتبرة من إجمالي الإصابات السرطانية. يواجه مرضى هذه الأورام تحديات خاصة تشمل صعوبة التشخيص، وقلة الخيارات العلاجية المدروسة، وندرة المراكز المتخصصة، مما يستدعي وعياً أكبر بهذه الأنواع ودعم البحث العلمي الموجه لها.
1. ساركوما الأنسجة الرخوة (Soft Tissue Sarcoma)
- ينشأ هذا الورم في الأنسجة الداعمة للجسم كالعضلات والأوتار والدهون والأعصاب والأوعية الدموية.
- يضم أكثر من 50 نوعاً فرعياً مختلفاً يختلف كل منها في السلوك والعدائية والاستجابة للعلاج.
- يعالج عادة بـ الجراحة الواسعة لاستئصال الورم بهامش أمان كافٍ، مع إمكانية إضافة العلاج الإشعاعي.
- يصعب تشخيصه مبكراً لأنه غالباً ما يظهر ككتلة غير مؤلمة قد تهمل لشهور.
2. أورام الغدد الصماء العصبية (Neuroendocrine Tumors)
- تنشأ هذه الأورام من الخلايا المنتجة للهرمونات المنتشرة في جميع أنحاء الجسم، خاصة الجهاز الهضمي والرئتين.
- تتراوح في سلوكها من بطيئة النمو (منخفضة الدرجة) إلى عدائية جداً (عالية الدرجة) مثل سرطان الخلايا الصغيرة.
- تعالج وفقاً لدرجتها وموقعها، وقد تشمل نظائر السوماتوستاتين المشعة (PRRT) كخيار علاجي متقدم.
- تفرز بعض أنواعها هرمونات زائدة تسبب متلازمات خاصة كالمتلازمة السرطاوية (احمرار الوجه والإسهال).
3. أورام الدماغ الأولية (Primary Brain Tumors)
- تختلف عن النقائل الدماغية (السرطانات المنتشرة من أماكن أخرى)، وأشهرها الورم الأرومي الدبقي (Glioblastoma) الأكثر شراسة.
- تصيب الخلايا الدبقية المسؤولة عن دعم وحماية الخلايا العصبية، ونادراً ما تنتشر خارج الجهاز العصبي المركزي.
- تعالج بمزيج من الجراحة (بقدر الإمكان) والعلاج الإشعاعي والعلاج الكيميائي (كتموزولوميد).
- تشمل أعراضها الصداع المزمن، والصرع، وضعفاً في الأطراف، واضطرابات في الكلام أو الرؤية.
4. سرطان القناة الصفراوية (Cholangiocarcinoma)
- ينشأ في القنوات التي تنقل العصارة الصفراء من الكبد إلى الأمعاء الدقيقة، داخل الكبد أو خارجه.
- يرتبط خطره بالالتهابات المزمنة في القنوات الصفراوية، وعدوى المتورقات الكبدية في بعض المناطق، وتشمع الكبد.
- يصعب تشخيصه مبكراً لأنه غالباً ما يسبب أعراضاً (كاليرقان) فقط عند انسداد القنوات في مراحل متقدمة.
- يعالج بـ الجراحة إن أمكن استئصاله كاملاً، ويليها علاج كيميائي، وقد تستخدم زراعة الكبد في حالات مختارة.
5. سرطان الغدة اللعابية (Salivary Gland Cancer)
- يصيب الغدد المسؤولة عن إفراز اللعاب (النكافية وتحت الفكية وتحت اللسانية والغدد الصغيرة المنتشرة بالفم والحلق).
- يضم أكثر من 20 نوعاً فرعياً نسيجياً مختلفاً، أشهرها السرطان الغدي الكيسي والورم المخاطي البشروي.
- يعالج أساساً بـ الجراحة لاستئصال الغدة المصابة، يليه العلاج الإشعاعي خاصة في الحالات عالية الخطورة.
- قد يسبب شللاً في العصب الوجهي إذا امتد الورم إلى العصب المغذي لعضلات الوجه أثناء الجراحة.
6. سرطان المشيمية (Choriocarcinoma)
- ورم نادر وسريع النمو ينشأ من الخلايا المغذية للمشيمة أثناء الحمل، ويمكن أن يظهر حتى بعد الإجهاض أو الحمل الطبيعي.
- يتميز بإفرازه كميات كبيرة من هرمون الحمل (HCG)، مما يساعد في تشخيصه ومتابعته عبر تحليل الدم.
- يستجيب بشكل ممتاز لـ العلاج الكيميائي حتى في المراحل المتقدمة، مع نسب شفاء عالية جداً تصل إلى 90%.
- ينتشر مبكراً إلى الرئتين والدماغ والكبد، لكن سرعة استجابته للعلاج تحسن تشخيصه بشكل كبير.
7. الساركوما الوعائية (Angiosarcoma)
- ينشأ هذا الورم العدائي من الخلايا المبطنة للأوعية الدموية أو اللمفاوية، ويمكن أن يظهر في أي جزء من الجسم.
- يرتبط ببعض العوامل البيئية كالتعرض للإشعاع أو كلوريد الفينيل (في الصناعات البلاستيكية) أو الوذمة اللمفية المزمنة.
- يتميز بسلوك عدواني للغاية وميل كبير للتكرار الموضعي والانتشار المبكر، مما يجعل تشخيصه صعباً.
- يعالج بمزيج من الجراحة الواسعة (إن أمكن) والعلاج الإشعاعي والعلاج الكيميائي، مع نتائج متواضعة بشكل عام.
أنواع السرطان لدى الأطفال
تختلف أنواع السرطان التي تصيب الأطفال اختلافاً جوهرياً عن تلك التي تصيب البالغين، حيث تنشأ غالباً من الخلايا الجنينية أو غير الناضجة، وتستجيب بشكل أفضل للعلاج. رغم ندرتها نسبياً، إلا أن سرطانات الأطفال تمثل تحدياً خاصاً يتطلب فرقاً طبية متعددة التخصصات ومراكز متخصصة لتحقيق أفضل النتائج. لقد قفزت معدلات الشفاء من هذه السرطانات من 10% قبل خمسين عاماً إلى أكثر من 80% اليوم بفضل التقدم في طرق التشخيص والعلاج.
جدول بمختلف أنواع السرطان التي تصيب الأطفال
| النوع | طرق الفحص والتشخيص | خيارات العلاج |
|---|---|---|
| لوكيميا الأطفال (سرطان الدم) |
|
|
| أورام الدماغ (أكثر الأورام الصلبة شيوعاً) |
|
|
| الورم الأرومي العصبي (Neuroblastoma) |
|
|
| ورم ويلمز (سرطان الكلى) |
|
|
| الساركوما العظمية (Osteosarcoma) |
|
|
| ساركوما يوينغ (Ewing Sarcoma) |
|
|
| أورام العين (الرتينوبلاستوما) |
|
|
| أورام الغدد اللمفاوية (Lymphoma) |
|
|
ملاحظة مهمة: تختلف بروتوكولات علاج أنواع السرطان لدى الأطفال باختلاف المرحلة والعمر والخصائص الجزيئية للورم، وتتم في مراكز متخصصة بفرق متعددة التخصصات. كما تحرص البروتوكولات الحديثة على تحقيق أعلى نسب شفاء مع تقليل الآثار الجانبية البعيدة المدى للحفاظ على جودة حياة الناجين.
كيف يتم تشخيص أنواع السرطان؟
لا يوجد فحص واحد قادر على تشخيص السرطان بمفرده، بل يعتمد الطبيب على مجموعة من الأدوات الدقيقة والمتكاملة للوصول إلى التشخيص الصحيح. إليك الطريقة المبسطة التي نتبعها في الممارسة السريرية.
1. الفحص السريري الأولي
يبدأ التشخيص بفحص جسم المريض بدقة، بحثاً عن أي كتل غير طبيعية، أو تورم، أو تغيرات في لون الجلد أو ملمسه. هذه العلامات قد تكون دليلاً أولياً يوجهنا نحو الفحوصات التالية، وهي خطوة أساسية لا تهمل في أي تقييم طبي.
2. الفحوصات المخبرية
نطلب تحاليل للدم أو البول لقياس مستويات مواد معينة في الجسم قد تشير إلى وجود مرض خبيث. على سبيل المثال، يظهر تحليل الدم الكامل أعداداً غير طبيعية من خلايا الدم البيضاء عند مرضى اللوكيميا، مما يساعد في تأكيد الشك الأولي وتوجيه الخطة التشخيصية.
3. الفحوصات التصويرية
نستخدم أجهزة متطورة لتصوير باطن الجسم ورصد الأورام أو المناطق المشبوهة. تشمل هذه الفحوصات: الأشعة السينية، والأشعة المقطعية، والرنين المغناطيسي، والتصوير النووي، والموجات فوق الصوتية. يختار كل فحص حسب موقع الورم المشتبه به، وحالة المريض، والدقة المطلوبة.
4. الخزعة النسيجية
تعد الخزعة الخطوة الحاسمة والأكثر دقة في التشخيص؛ حيث نأخذ عينة صغيرة من النسيج المشبوه لفحصها تحت المجهر. تؤخذ العينة بإبر خاصة، أو منظار، أو خلال جراحة بسيطة، وهي الطريقة الوحيدة لتأكيد نوع السرطان بدقة، وتحديد درجة خباثته، مما ينعكس مباشرة على خطة العلاج.
5. الفحص بالمنظار الداخلي: عند الشك في أورام الجهاز الهضمي أو التنفسي أو البولي أو التناسلي، نستخدم أنبوباً رفيعاً مرناً مزوداً بكاميرا وإضاءة لفحص المناطق الداخلية مباشرة، وأخذ خزعة إن لزم الأمر. يتم هذا الإجراء بدقة عالية وأقل قدر من الانزعاج للمريض، وغالباً تحت تخدير موضعي أو بسيط.
6. الفحص الجيني والوراثي
في حالات معينة، خاصة مع وجود تاريخ عائلي للإصابة بالسرطان، نطلب فحوصات جينية للكشف عن طفرات في الجينات قد تزيد من خطر الإصابة. يساعد هذا الفحص في تقييم المخاطر المستقبلية، وتوجيه برامج الوقاية، واختيار العلاجات الموجهة التي تتوافق مع التركيب الجيني للورم.
يعتمد التشخيص الدقيق على تكامل هذه الأدوات جميعاً، وليس على فحص منفرد. لذلك، نوصي المرضى بعدم القلق من تعدد الفحوصات، فهي جزء من منهجية علمية تهدف إلى الوصول لأدق تشخيص، وبالتالي أفضل خطة علاجية ممكنة.
ما هو دور الطب التقليدي في علاج أغلب أنواع السرطان؟

يشكل الطب التقليدي حجر الزاوية في علاج أغلب أنواع السرطان من خلال ثلاثة أركان علاجية رئيسية: الجراحة، والعلاج الكيميائي، والعلاج الإشعاعي. تهدف الجراحة إلى استئصال الورم بشكل كامل عندما يكون موضعياً، بينما يعمل العلاج الكيميائي على القضاء على الخلايا السرطانية المنتشرة أو تقليص الأورام قبل التدخل الجراحي، ويستخدم العلاج الإشعاعي لتدمير الخلايا الخبيثة موضعياً أو تخفيف الأعراض في الحالات المتقدمة. تعتمد هذه الأساليب على أدلة علمية راسخة وبروتوكولات معتمدة عالمياً لضمان أعلى معدلات الاستجابة والشفاء.
تطور دور الطب التقليدي بشكل ملحوظ مع ظهور علاجات موجهة ومناعية تعتمد على الخصائص الجزيئية والجينية للورم، مما يسمح باستهداف خلايا سرطانية محددة دون إلحاق ضرر كبير بالأنسجة السليمة. تعد العلاجات الموجهة، مثل مثبطات التيروزين كيناز، والعلاجات المناعية، مثل مثبطات نقطة التفتيش، نقلة نوعية في تحسين نتائج العلاج وإطالة فترات البقاء على قيد الحياة، خاصة في الأورام التي كانت تصنف سابقا ضمن الحالات صعبة العلاج.
يعتمد النجاح في علاج السرطان على نهج متعدد التخصصات يجمع بين أطباء الأورام والجراحين وأخصائي الأشعة وعلماء الأمراض، حيث تصمم خطة علاجية فردية لكل مريض بناءً على نوع الورم، ومرحلته، وحالته الصحية العامة. يرافق ذلك متابعة دقيقة للآثار الجانبية ودعم تلطيفي لتحسين جودة الحياة خلال رحلة العلاج، مع التزام صارم بـ الممارسات القائمة على الأدلة لضمان أفضل النتائج الممكنة ضمن معايير السلامة والفعالية المثبتة علمياً.
الأسئلة الشائعة عن أنواع السرطان
إليك أهم الأسئلة الشائعة عن أخطر أنوع السرطان التي يجب معرفتها:
ما هي أهم أنواع السرطان التي يجب إجراء فحوصات دورية للكشف عنها؟
تتصدر قائمة أنواع السرطان التي تستدعي الفحص الدوري كل من سرطان الثدي عبر تصوير الماموجرام، وسرطان عنق الرحم بمسحة عنق الرحم، وسرطان القولون والمستقيم بتنظير القولون، وسرطان البروستاتا بتحليل PSA. تختلف التوصيات حسب العمر والجنس وعوامل الخطورة، لكن الكشف المبكر يبقى السلاح الأقوى لتحسين فرص الشفاء من معظم أنواع السرطان بنسب تتجاوز 90% عند الاكتشاف في المراحل الأولى.
هل تختلف أعراض الإصابة باختلاف أنواع السرطان؟
نعم، تختلف الأعراض بشكل كبير بين أنواع السرطان المختلفة تبعاً للعضو المصاب ومرحلة المرض. فسرطان الرئة قد يسبب سعالاً مزمناً وضيقاً في التنفس، بينما يظهر سرطان القولون بتغير في عادات التبرز أو نزيف مستقيمي، في حين تسبب سرطانات الدم إرهاقاً عاماً والتهابات متكررة. هناك أعراض عامة مشتركة مثل فقدان الوزن غير المبرر والحمى المتكررة، لكن ظهور أي عرض مستجد أو غير معتاد يستدعي مراجعة الطبيب للكشف عن احتمالية وجود أحد أنواع السرطان.
كيف يحدد الطبيب أي من أنواع السرطان يناسبه علاج معين؟
يعتمد اختيار العلاج على الخصائص الجزيئية والنسيجية للورم، وليس فقط على موقعه. يخضع الورم لتحليل دقيق يحدد وجود مستقبلات هرمونية أو طفرات جينية محددة (مثل HER2 أو EGFR أو BRAF) تؤهله للاستجابة لـ العلاجات الموجهة. كما يحدد النمط المناعي للورم مدى استجابته للعلاج المناعي. هذا التصنيف الدقيق لـ أنواع السرطان بيولوجياً هو أساس الطب الشخصي الذي أحدث ثورة في علاج الأورام خلال العقد الأخير.
هل يمكن الوقاية من بعض أنواع السرطان عبر التطعيم؟
نعم، تتوفر تطعيمات فعالة للوقاية من بعض أنواع السرطان المرتبطة بعدوى فيروسية. يقي لقاح فيروس الورم الحليمي البشري من سرطان عنق الرحم والشرج وبعض سرطانات الرأس والعنق المرتبطة بهذا الفيروس. كما يقلل لقاح التهاب الكبد B من خطر الإصابة بسرطان الكبد المرتبط بالعدوى المزمنة بهذا الفيروس. تمثل هذه التطعيمات إنجازاً وقائياً حقيقياً ضد أنواع السرطان التي كانت تشكل عبئاً كبيراً في العديد من البلدان.
ما هي أنواع السرطان الأكثر قابلية للشفاء إذا اكتشفت مبكراً؟
تحقق معظم أنواع السرطان نسب شفاء عالية جداً عند اكتشافها مبكراً، خاصة سرطان الثدي، سرطان البروستاتا الموضعي، سرطان الغدة الدرقية، سرطان الخصية، سرطان الجلد (غير الميلانومي)، وسرطان عنق الرحم. كما أن سرطان القولون في مراحله المبكرة يمكن علاجه تماماً بالاستئصال الجراحي. تصل نسب الشفاء من هذه الأنواع إلى أكثر من 90%، مما يؤكد أهمية الكشف المبكر والفحوص الدورية المنتظمة.
هل تختلف طرق علاج أنواع السرطان لدى الأطفال عنها لدى البالغين؟
تختلف طرق علاج أنواع السرطان لدى الأطفال اختلافاً جوهرياً عن البالغين، سواء من حيث الأنواع نفسها (كاللوكيميا والأورام الأرومية) أو من حيث استراتيجيات العلاج. تركز بروتوكولات علاج الأطفال على تحقيق أعلى نسب شفاء مع تقليل الآثار الجانبية البعيدة المدى التي قد تؤثر على النمو والتطور والإنجاب مستقبلاً.
تستخدم الجرعات ونسب الأدوية بشكل مختلف، وتصمم الخطط العلاجية بعناية من قبل فرق متخصصة في أورام الأطفال لضمان أفضل توازن بين الفعالية العلاجية وجودة الحياة على المدى الطويل.
خاتمة
أنواع السرطان التي تطرقنا إليها في هذا المقال، من لوكيميا الأطفال، وأورام الدماغ، والورم الأرومي العصبي، وورم ويلمز، والساركوما العظمية، وساركوما يوينغ، والرتينوبلاستوما، وأورام الغدد اللمفاوية، وسرطانات الرئة، والثدي، والبروستاتا، والقولون، والمعدة، تشكل تحدياً صحياً كبيراً، لكنها ليست حكماً نهائياً. الفهم العميق لـ أعراض كل نوع وطرق تشخيصه يمنح المريض وعائلته القدرة على التحرك المبكر، وهو العامل الأكثر تأثيراً في تحسين مآلات الشفاء ونسب البقاء على قيد الحياة.
التشخيص الدقيق عبر الفحوصات المخبرية والتصوير المتقدم والخزعات النسيجية، متبوعاً بـ خطة علاجية مخصصة تجمع بين الجراحة والعلاج الكيميائي والإشعاعي والعلاجات الموجهة، يُعد المعيار الذهبي في التعامل مع هذه الأورام. كل نوع من هذه الأنواع يستجيب لبروتوكولات مختلفة، مما يؤكد أهمية الاستشارة المتخصصة والعلاج في مراكز معتمدة تضمن تطبيق أحدث الأدلة العلمية.
في الختام، المعرفة هي خط الدفاع الأول، والفحص الدوري هو درع الوقاية الأهم. مهما كان نوع السرطان الذي تواجهه، تذكر أن التقدم الطبي اليوم يوفر أملاً حقيقياً لكل مريض. لا تنتظر الأعراض، لا تؤجل الفحص، وكن شريكاً فاعلاً في رحلتك العلاجية؛ لأن حياتك تستحق كل جهد، والشفاء يبدأ بخطوة واحدة: الوعي ثم العمل.