ما هي أجهزة الأشعة الطبية Medical Imaging Equipment؟ الدليل الشامل لتعرف أكثر

في عالم تتسارع فيه الاكتشافات الطبية، تتصدر أجهزة الأشعة الطبية مشهد التشخيص الحديث، إذ أصبحت أداة أساسية لا غنى عنها في الكشف المبكر عن الأمراض، وفي توجيه القرارات العلاجية بدقة عالية. ومن اللافت أن رحلة استكشاف جسم الإنسان من الداخل، التي تضاهي في دقتها مراقبة تفاصيل معقدة في مجالات مثل إكتشاف السرطان. قد تطورت اليوم لتقوم على تقنيات تصوير متقدمة تمنح الأطباء رؤية دقيقة وغير مسبوقة داخل الأنسجة والأعضاء، دون الحاجة إلى تدخل جراحي.
ولا تقتصر أجهزة الأشعة الطبية على كونها أدوات تصوير فحسب، بل تمثل منظومة علمية متكاملة تجمع بين الفيزياء الطبية والهندسة الحيوية والذكاء الاصطناعي في الطب. وذلك بهدف إنتاج صور تشخيصية عالية الدقة تساعد في تشخيص الأمراض ومتابعة تطورها. ومع التقدم التقني، أصبحت هذه الأجهزة أكثر أمانًا وسرعة وكفاءة، مما انعكس بشكل مباشر على تحسين جودة الرعاية الصحية وتقليل المخاطر المرتبطة بوسائل التشخيص التقليدية.
وفي هذا المقال، نقدم مرجعًا طبيًا شاملًا يجيب بدقة عن سؤال ما هي أجهزة الأشعة الطبية؟ كما يستعرض آلية عملها، ومراحل تطورها التاريخي، وأهميتها في الطب الحديث، مع تقديم تحليل علمي متوازن للفوائد والمخاطر، بما يعزز فهم القارئ لهذا المجال الطبي الحيوي.
جدول المحتويات
- ما هي أجهزة الأشعة الطبية؟
- الأهمية السريرية لأجهزة التصوير التشخيصي
- كيف تعمل أجهزة الأشعة الطبية ؟
- التطور التاريخي لأجهزة الأشعة الطبية: من الاكتشاف إلى العصر الرقمي
- أهمية أجهزة الأشعة الطبية في التشخيص الحديث
- أنواع أجهزة الأشعة الطبية
- 1: أجهزة الأشعة السينية (X-ray)
- 2: أجهزة الأشعة المقطعية (CT Scan)
- 3: أجهزة الرنين المغناطيسي (MRI)
- 4: أجهزة الموجات فوق الصوتية (Ultrasound / السونار)
- 5: أجهزة التصوير التداخلي المتنقلة (C-arm)
- 6: أجهزة تصوير الثدي الرقمية (Mammogram)
- 7: أجهزة الطب النووي (Nuclear Medicine)
- خلاصة أنواع أجهزة الأشعة الطبية
- جدول مقارنة بين تقنيات أجهزة الأشعة الطبية
- فوائد أجهزة الأشعة الطبية في تحسين جودة التشخيص
- مخاطر أجهزة الأشعة الطبية و حدود استخدامها
- جدول يوضح الفرق بين الإشعاع المؤين وغير المؤين
- معايير الأمان في استخدام أجهزة الأشعة الطبية
- التحول الرقمي والذكاء الاصطناعي في أنواع أجهزة الأشعة الطبية
- كيف يتم اختيار جهاز الأشعة المناسب حسب الحالة؟
- مستقبل أجهزة الأشعة الطبية في الطب الحديث
- الخلاصة الطبية
- الأسئلة الشائعة حول أجهزة الأشعة الطبية
ما هي أجهزة الأشعة الطبية؟
أجهزة الأشعة الطبية (Medical Imaging Equipment) هي منظومة متكاملة من التقنيات والأدوات المتخصصة التي تعمل على توليد صور تفصيلية دقيقة للبنى الداخلية لجسم الإنسان، مستخدمة أشكالاً متنوعة من الطاقة كـ الأشعة السينية المؤينة، و المجالات المغناطيسية، و الموجات فوق الصوتية، وغيرها من التقنيات المتقدمة التي تتيح للطبيب رؤية ما لا تراه العين المجردة بأي حال.
تعرف هذه الأجهزة علمياً بأنها أنظمة التصوير التشخيصي الطبي (Medical Diagnostic Imaging Systems)، ثم هي تندرج ضمن الفرع الطبي المعروف بـ علم الأشعة أو الراديولوجي (Radiology)، الذي يعنى بتوظيف الإشعاع والموجات الكهرومغناطيسية وسواها في تصوير الجسم البشري لأغراض تشخيصية وعلاجية على حد سواء.
كما تتميز أجهزة الأشعة الطبية بقدرتها الفائقة على الكشف المبكر عن الأمراض في مراحلها الأولى قبل أن تبدي أعراضاً سريرية واضحة، لذا يتيح ذلك التدخل الطبي في الوقت المناسب ويرفع معدلات الشفاء بشكل ملموس.
فالورم الذي يكشف عنه في مرحلة مبكرة بفضل الأشعة المقطعية أو الرنين المغناطيسي تختلف فرص علاجه اختلافاً جذرياً عن ورم يُكتشف متأخراً بعد ظهور الأعراض، وهذا وحده كاف ليدل على الأهمية الحيوية التي تحتلها أجهزة الأشعة الطبية في منظومة الرعاية الصحية الحديثة.
بينما دور أجهزة الأشعة الطبية في الطب الحديث لا يمكن المبالغة في تقديره، إذ باتت أجهزة الأشعة الطبية تشكل العمود الفقري للتشخيص في المستشفيات والمراكز الطبية المتخصصة على مستوى العالم بأسره.
فمن الكشف عن كسور العظام بالأشعة السينية التقليدية، ثم إلى رسم خرائط دقيقة لـ الأورام بالأشعة المقطعية، وصولاً إلى التصوير الدقيق للدماغ بالرنين المغناطيسي، تتيح أجهزة الأشعة الطبية للأطباء اتخاذ قرارات علاجية مدروسة مبنية على بيانات بصرية موثوقة، بدلاً من الاعتماد على الأعراض وحدها التي كثيراً ما تكون متشابهة أو مضللة.
الأهمية السريرية لأجهزة التصوير التشخيصي
لا يمكن المبالغة في تقدير الأهمية السريرية التي تقدمها أجهزة الأشعة الطبية للممارسة الطبية اليومية، وذلك للأسباب التالية:
- أولا: تساهم أجهزة الأشعة الطبية في إنقاذ الأرواح، وذلك من خلال تمكين الكشف المبكر عن الأمراض الخطيرة مثل الأورام الخبيثة، النزيف الداخلي، و الجلطات الدماغية قبل تفاقمها.
- ثانيا: تقلل أجهزة الأشعة الطبية بشكل كبير من الحاجة إلى الجراحات الاستكشافية، حيث كان الأطباء في الماضي يضطرون لفتح الجسم لمعرفة سبب المشكلة، أما اليوم فـ الصورة التشخيصية التي تنتجها أجهزة الأشعة الطبية تغني عن ذلك تماما.
- ثالثا: توفر أجهزة الأشعة الطبية متابعة دقيقة وفعالة لتطور المرض واستجابة المريض للعلاج، خاصة في حالات الأورام التي تخضع للعلاج الكيماوي أو الإشعاعي.
- رابعا: تسهم أجهزة الأشعة الطبية في توجيه الإجراءات التداخلية البسيطة مثل أخذ الخزعات (Biopsies) أو تصريف السوائل بدقة متناهية، مما يقلل الألم و مدة الإقامة في المستشفى.
كيف تعمل أجهزة الأشعة الطبية؟
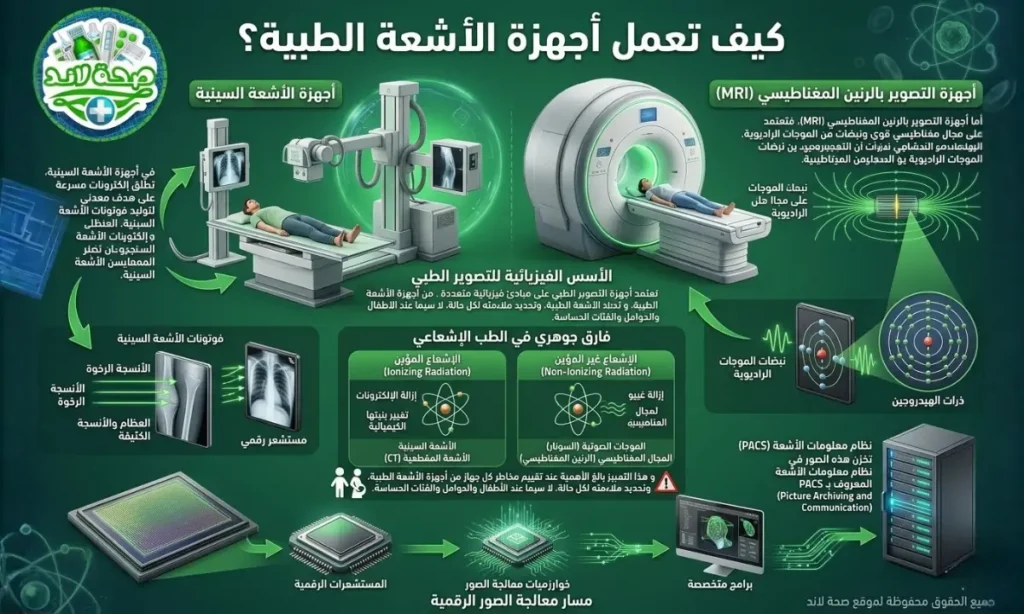
تعتمد أجهزة التصوير الطبي على مبادئ فيزيائية متعددة تختلف من جهاز لآخر، لكن تشترك جميعها في هدف أساسي واحد: تحويل إشارات الطاقة غير المرئية إلى صور مرئية واضحة تعكس البنية الداخلية للجسم بتفاصيل دقيقة.
في أجهزة الأشعة السينية، تطلق إلكترونات مسرعة على هدف معدني لتوليد فوتونات الأشعة السينية. تخترق هذه الفوتونات الأنسجة الرخوة بسهولة، بينما تمتصها العظام و الأنسجة الكثيفة، مما يحدث تبايناً يمكن رصده بواسطة مستشعر رقمي.
أما أجهزة التصوير بالرنين المغناطيسي (MRI)، فتعتمد على مجال مغناطيسي قوي و نبضات من الموجات الراديوية لإثارة ذرات الهيدروجين في الجسم وقياس استجابتها لتحديد طبيعة الأنسجة المحيطة.
ثمة فارق جوهري في الطب الإشعاعي بين مفهومين أساسيين لا بد من استيعابهما:
- الإشعاع المؤين (Ionizing Radiation) الذي يمتلك طاقة كافية لإزالة الإلكترونات من الذرات وتغيير بنيتها الكيميائية، كما هو الحال في الأشعة السينية و الأشعة المقطعية.
- الإشعاع غير المؤين (Non-Ionizing Radiation) الذي لا يحدث هذا التأثير الكيميائي، كـ الموجات الصوتية في السونار و المجال المغناطيسي في الرنين المغناطيسي.
و هذا التمييز بالغ الأهمية عند تقييم مخاطر كل جهاز من أجهزة الأشعة الطبية، و تحديد ملاءمته لكل حالة، لا سيما عند الأطفال و الحوامل و الفئات الحساسة.
أما عملية تحويل الإشارات إلى صور رقمية فتمر بمراحل معالجة متطورة: تبدأ بـ المستشعرات الرقمية التي تلتقط الإشارات الخام. ثم تمر بـ خوارزميات معالجة الصور التي تحول هذه الإشارات إلى بيانات رقمية قابلة للتحليل، ثم وصولاً إلى البرامج المتخصصة التي تعيد بناء الصورة النهائية بشكل ثنائي أو ثلاثي الأبعاد وفق الحاجة السريرية.
ثم تخزن هذه الصور في نظام معلومات الأشعة المعروف بـ PACS (Picture Archiving and Communication System)، مما يتيح مشاركتها فوريا بين الأطباء في أي مكان وفي أي وقت دون فقد للجودة أو تأخير في الوصول.
التطور التاريخي لأجهزة الأشعة الطبية: من الاكتشاف إلى العصر الرقمي
تبدأ قصة أجهزة الأشعة الطبية في ليلة الثامن من نوفمبر عام 1895م، حين اكتشف الفيزيائي الألماني فيلهلم كونراد رونتغن نوعاً غريباً من الإشعاع أثناء تجاربه المختبرية، فأطلق عليه اسم “الأشعة السينية” (X-rays) للدلالة على طبيعتها المجهولة آنذاك.
1. مرحلة الاكتشاف الأولي (1895 – 1901)
- أجرى رونتغن في غضون أسابيع قليلة أول تصوير طبي لليد البشرية
- بعد عام واحد بدأت المستشفيات حول العالم تدرج هذا الاكتشاف في ممارستها السريرية
- منح رونتغن جائزة نوبل في الفيزياء عام 1901م
- لم يكن ذلك مجرد اكتشاف علمي، بل كان ثورة طبية حقيقية غيرت وجه الطب البشري إلى الأبد
2. مرحلة منتصف القرن العشرين (الخمسينيات والستينيات)
- شهد مجال الأشعة الطبية تطوراً متسارعاً وغير مسبوق
- ظهرت أجهزة السونار الأولى المستخدمة في رصد الجنين ودراسة الأعضاء الداخلية
- أتاحت هذه الأجهزة للأطباء رؤية الأجنة داخل أرحام أمهاتهم دون أي تدخل جراحي
3. مرحلة السبعينيات: ثورة التصوير المقطعي والرنين المغناطيسي
- ابتكر الفيزيائي الإنجليزي جوفري هاونسفيلد أول جهاز أشعة مقطعية (CT) عام 1972م
- فتح هذا الاختراع آفاقاً جديدة في تصوير الأعضاء الداخلية بدقة لم تكن ممكنة من قبل
- في عام 1977م، أجريت أول صورة رنين مغناطيسي (MRI) على جسم إنسان حي
- أضاف الرنين المغناطيسي بعداً جديداً كلياً لتصوير الأنسجة الرخوة و الدماغ
4. مرحلة التحول الرقمي (مطلع الألفية الثالثة)
- جاء التحول الرقمي الكامل ليعيد تشكيل هذا المجال من أساسه
- حلت أنظمة الأشعة الرقمية المباشرة (Digital Radiography DR) محل الأفلام والصور التقليدية
- قلصت التقنيات الرقمية وقت استخراج الصورة من دقائق إلى ثوانٍ معدودة
- أصبحت الصور تحفظ وتشارك إلكتروني عبر شبكات المستشفيات المحلية والدولية
- وفر هذا الوقت الثمين في حالات الطوارئ وعزز التعاون بين الفرق الطبية المتخصصة
5. مرحلة الذكاء الاصطناعي (اليوم والحاضر)
- يشهد علم الأشعة الطبية مرحلة جديدة بالكامل تعتمد على الذكاء الاصطناعي و تعلم الآلة (AI & Machine Learning)
- باتت خوارزميات متقدمة قادرة على تحليل صور الأشعة واكتشاف الأورام و التشوهات بدقة تضاهي الأطباء المتخصصين
- تتجاوز هذه الخوارزميات سرعة الأطباء في الإنجاز أحياناً
- ظهرت أجهزة الرنين المغناطيسي فائقة السرعة و الأشعة المقطعية ذات الكواشف المتعددة (Multi-detector CT)
كل هذا يؤذن ببدء حقبة ذهبية جديدة في تاريخ التشخيص الطبي.
أهمية أجهزة الأشعة الطبية في التشخيص الحديث
تلعب أجهزة الأشعة الطبية دورًا محوريًا في تحسين دقة التشخيص الطبي، حيث تتيح للأطباء رؤية التغيرات الداخلية في الجسم بشكل مباشر. وهذا يساعد في الكشف المبكر عن الأمراض، وهو عامل حاسم في زيادة فرص العلاج الناجح وتقليل المضاعفات.
كما تساهم هذه الأجهزة في توجيه الإجراءات العلاجية، مثل العمليات الجراحية أو التدخلات الطبية الدقيقة، حيث توفر صورًا حية تساعد الأطباء على اتخاذ قرارات دقيقة أثناء الإجراء. وهذا يقلل من المخاطر ويزيد من نسبة النجاح.
بالإضافة إلى ذلك، تستخدم أجهزة الأشعة الطبية في متابعة تطور الحالات المرضية، مما يسمح بتقييم استجابة الجسم للعلاج وتعديل الخطة العلاجية عند الحاجة. وهذا يعزز من جودة الرعاية الصحية ويضمن تحقيق أفضل النتائج الممكنة.
أنواع أجهزة الأشعة الطبية

تتنوع أجهزة الأشعة الطبية لتشمل تقنيات فائقة الدقة، فـ لكل جهاز منها مبدأ فيزيائي مختلف و استخدامات سريرية محددة تتناسب مع طبيعة العضو المراد تصويره و الحالة المرضية المشتبه بها. و فيما يلي أهم أنواع أجهزة الأشعة الطبية المستخدمة حالياً في المستشفيات والمراكز المتخصصة حول العالم:
1: أجهزة الأشعة السينية (X-ray)
تعد أجهزة الأشعة السينية الأقدم و الأكثر انتشاراً بين أجهزة الأشعة الطبية، حيث تعمل على إنتاج صور ثنائية الأبعاد للجسم باستخدام جرعة منخفضة من الإشعاع المؤين.
مبدأ العمل:
- يعتمد الجهاز على أنبوبة أشعة سينية تطلق فوتونات تخترق الجسم
- الأنسجة الكثيفة مثل العظام تمتص الإشعاع فتبدو بيضاء في الصورة
- الأنسجة الرخوة تسمح بمرور الإشعاع فتبدو رمادية أو سوداء
الاستخدامات السريرية الرئيسية:
- كشف كسور العظام و خلع المفاصل
- تشخيص الالتهاب الرئوي و الاسترواح الصدري في الصدر
- الكشف عن انسداد الأمعاء و الأجسام الغريبة المبتلعة
- فحوصات الأسنان و الثدي (الماموغرام التقليدي)
أنواعها:
- الأنظمة التناظرية التقليدية (تعتمد على الأفلام)
- الأنظمة الرقمية المباشرة (DR) الأحدث و الأسرع
- الأنظمة الرقمية غير المباشرة (CR) التي تستخدم ألواح الفوسفور
2: أجهزة الأشعة المقطعية (CT Scan)
تمثل أجهزة الأشعة المقطعية قفزة نوعية في عالم أجهزة الأشعة الطبية، حيث تنتج صوراً مقطعية ثلاثية الأبعاد (Slices) للأعضاء الداخلية بدقة استثنائية لا توفرها أي تقنية أخرى.
مبدأ العمل:
- يدور أنبوب الأشعة حول المريض بزاوية 360 درجة
- تلتقط صفائف من الكواشف آلاف الإشارات من زوايا متعددة
- يقوم كمبيوتر عملاق بإعادة بناء هذه البيانات إلى صور مقطعية و ثلاثية الأبعاد
الاستخدامات السريرية الرئيسية:
- تشخيص و تحديد مرحلة الأورام الخبيثة و الحميدة بدقة
- كشف النزيف الداخلي و الإصابات الرضحية في الطوارئ
- تصوير الشرايين و الأوردة (CT Angiography) للكشف عن الجلطات
- توجيه أخذ الخزعات (Biopsies) بدقة متناهية
- تقييم أمراض الرئة مثل الانسداد الرئوي و سرطان الرئة
مزاياها:
- سرعة فائقة في التقاط الصور (ثوان معدودة)
- دقة تشخيصية عالية جداً للأعضاء الداخلية
- القدرة على إنتاج صور ثلاثية الأبعاد و إعادة البناء بأي اتجاه
3: أجهزة الرنين المغناطيسي (MRI)
تعد أجهزة الرنين المغناطيسي الأكثر تطوراً في تصوير الأنسجة الرخوة. حيث تختلف جوهرياً عن سابقاتها لاعتمادها على المجال المغناطيسي و الموجات الراديوية بدلاً من الإشعاع المؤين.
مبدأ العمل:
- يولد الجهاز مجالاً مغناطيسياً قوياً جداً (0.5 إلى 3 تسلا وأكثر)
- تعمل نبضات راديوية على إثارة بروتونات الهيدروجين في الجسم
- تقيس ملفات الاستقبال الإشارات الصادرة من هذه البروتونات أثناء عودتها لحالة الاتزان
- يترجم الكمبيوتر هذه الإشارات إلى صور مفصلة للأنسجة
الاستخدامات السريرية الرئيسية:
- تصوير الدماغ و الحبل الشوكي للأورام و التصلب المتعدد و السكتات
- تشخيص إصابات العضلات و الأربطة و الغضاريف و الغضروف المفصلي
- تقييم القلب و الشريان الأبهر و أمراض الأوعية الدموية
- تصوير المفاصل (الركبة، الكتف، الورك، العمود الفقري)
- تشخيص أمراض الحوض (الرحم، المبيض، البروستاتا)
مزاياها:
- لا تستخدم أي إشعاع مؤين آمنة للحوامل في بعض الحالات
- دقة فائقة في تصوير الأنسجة الرخوة و الجهاز العصبي
- قدرة على إنتاج صور في مستويات تشريحية متعددة دون تحريك المريض
4: أجهزة الموجات فوق الصوتية (Ultrasound / السونار)
تمثل أجهزة الموجات فوق الصوتية واحدة من أكثر أجهزة الأشعة الطبية أماناً و انتشاراً، حيث تعتمد على الموجات الصوتية عالية التردد بدلاً من أي شكل من أشكال الإشعاع.
مبدأ العمل:
- ترسل المسبار (الـ Probe) موجات صوتية عالية التردد (2 إلى 18 ميغاهرتز)
- ترتد هذه الموجات (الصدى) عند اصطدامها بأنسجة الجسم المختلفة
- يقوم الجهاز بتحليل زمن و شدة الصدى لتكوين صورة حية (Real-time) على الشاشة
الاستخدامات السريرية الرئيسية:
- فحص الحمل و متابعة نمو الجنين و الكشف عن التشوهات الخلقية
- تصوير أعضاء البطن (الكبد، المرارة، الكلى، البنكرياس، الطحال)
- فحص الغدة الدرقية و الخصية و الثدي
- تخطيط صدى القلب (Echocardiography) لتقييم صمامات و عضلة القلب
- فحص الأوعية الدموية (Doppler) لقياس سرعة تدفق الدم
- توجيه الإجراءات التداخلية (الخزعات و سحب السوائل)
مزاياها:
- آمنة تماماً (لا إشعاع) و مناسبة للحوامل و الأطفال
- محمولة و يمكن استخدامها بجانب سرير المريض
- تصوير حي (Real-time) يظهر الحركة و تدفق الدم بالألوان
- منخفضة التكلفة مقارنة بغيرها
5: أجهزة التصوير التداخلي المتنقلة (C-arm)
يأخذ جهاز C-arm اسمه من شكله المميز الذي يشبه حرف C الإنجليزي. و يعد من أكثر أجهزة الأشعة الطبية تخصصاً و قيمة في بيئة غرف العمليات.
مبدأ العمل:
- يعتمد على أشعة سينية حية ومستمرة تلتقط في الوقت الفعلي
- تعرض الصورة على شاشة مباشرة أمام الجراح
- يمكن الجراح من مشاهدة تقدم التدخل الجراحي بدقة لحظة بلحظة
الاستخدامات السريرية الرئيسية:
- جراحات العظام لتثبيت الكسور و تركيب المسامير و الطعوم
- قسطرة القلب و علاج أمراض الشرايين التاجية
- جراحات العمود الفقري و تركيب الدعامات الوعائية
- جراحات المخ و الأعصاب و الأوعية الدموية
- توجيه الإجراءات التداخلية في غرف العمليات و الطوارئ
مزاياها:
- تصوير حي يوجه الجراح بدقة متناهية
- تسمح بتقليل الفتحات الجراحية إلى شقوق صغيرة جداً
- تقلل مدة الإقامة في المستشفى و تسرع الشفاء
- تتوفر بنسخ ثلاثية الأبعاد (Cone-beam CT) للمعايرة الجراحية الدقيقة
تدابير الحماية:
- يجب ارتداء مآزر الرصاص و نظارات الحماية و التعليق الحلقي
- تقليل وقت التعرض للإشعاع إلى الحد الأدنى الضروري
- طورت الأجهزة الحديثة لتعمل بجرعات إشعاعية أقل مع جودة صورة أعلى
6: أجهزة تصوير الثدي الرقمية (Mammogram)
تعد أجهزة الماموغرام من التطبيقات المتخصصة لـ أجهزة الأشعة السينية، حيث صممت خصيصاً للكشف المبكر عن سرطان الثدي بأعلى دقة ممكنة.
مبدأ العمل:
- تتعرض أنسجة الثدي لجرعة منخفضة من الأشعة السينية
- يضغط الثدي بلطف بين لوحتين لتثبيته و تقليل سمك الأنسجة
- تلتقط مستشعرات رقمية الصورة بدقة متناهية
- تقوم خوارزميات ذكاء اصطناعي أحياناً بتحليل الصور واكتشاف التشوهات المبكرة جداً
الأنواع الحديثة:
- الماموغرام الرقمي ثنائي الأبعاد (2D Digital Mammography)
- الماموغرام ثلاثي الأبعاد (Tomosynthesis) الأحدث و الأكثر دقة
- الماموغرام بالتصوير البصري و بالرنين المغناطيسي للثدي للحالات المعقدة
الاستخدامات السريرية الرئيسية:
- الكشف المبكر عن سرطان الثدي عند النساء فوق سن 40 سنة
- متابعة الكتل و التغيرات التي تظهر في الفحص السريري
- تقييم الكثافة العالية لأنسجة الثدي التي تخفي الأورام
- توجيه أخذ الخزعات للكتل غير المحسوسة
فوائد الكشف المبكر:
- تصل نسبة الشفاء من سرطان الثدي عند اكتشافه مبكراً إلى أكثر من 95%
- تقلل الحاجة إلى استئصال الثدي بالكامل
- تقلل الحاجة إلى العلاج الكيماوي القاسي في كثير من الحالات
7: أجهزة الطب النووي (Nuclear Medicine)
تختلف أجهزة الطب النووي عن بقية أجهزة الأشعة الطبية في مبدأ عملها الأساسي، حيث لا تصور التشريح بقدر ما تصور الوظيفة و النشاط الأيضي للأعضاء.
مبدأ العمل:
- يحقن المريض بكمية ضئيلة من مادة مشعة (Radioisotope) مرتبطة بمركب حيوي
- تتركز هذه المادة في العضو المستهدف (الغدة الدرقية، العظام، القلب، الكلى)
- تلتقط كاميرا خاصة (Gamma Camera أو SPECT أو PET) الإشعاعات الصادرة
- ينتج كمبيوتر متخصص صوراً تظهر وظيفة العضو و ليس شكله فقط
أهم التقنيات:
- التصوير المقطعي بالإصدار البوزيتروني (PET/CT) الذي يدمج بين وظيفي و تشريحي
- التصوير المقطعي بالإصدار الفوتوني (SPECT/CT)
- مسح العظام لانتشار الأورام الخبيثة و الالتهابات
- تصوير الغدة الدرقية و الكلى
الاستخدامات السريرية الرئيسية:
- الكشف عن انتشار الأورام السرطانية في الجسم كله (مرحلة المرض)
- تقييم وظيفة القلب و تروية عضلة القلب (Ischemia)
- تشخيص أمراض الغدة الدرقية و فرط نشاطها أو قصورها
- الكشف المبكر عن التهابات العظام و الأورام الخبيثة بالهيكل العظمي
- تشخيص الانسداد الرئوي (Pulmonary Embolism)
خلاصة أنواع أجهزة الأشعة الطبية
كما رأينا، تتنوع أجهزة الأشعة الطبية بين الأشعة السينية للكسور، و الأشعة المقطعية للأورام، و الرنين المغناطيسي للأنسجة الرخوة، و السونار للحمل و البطن، و جهاز C-arm للعمليات الجراحية، و الماموغرام لسرطان الثدي، وصولاً إلى الطب النووي للوظائف الحيوية.
ثم لكل جهاز منها مزايا و مخاطر و استخدامات محددة، لذا يختار الطبيب المعالج الجهاز الأنسب بناءً على الحالة السريرية، العمر، فترة الحمل، الوزن، و الحساسية للمواد المتباينة.
ثم يبقى القاسم المشترك بين جميع أجهزة الأشعة الطبية هو هدفها النبيل: الكشف المبكر، التشخيص الدقيق، تحسين فرص العلاج، و جودة حياة المرضى.
جدول مقارنة بين تقنيات أجهزة الأشعة الطبية
| التقنية | نوع الطاقة المستخدمة | الاستخدامات الرئيسية | مستوى الأمان | دقة التصوير |
|---|---|---|---|---|
| أشعة سينية: | إشعاع مؤين. | العظام والصدر. | متوسط. | جيدة. |
| أشعة مقطعية: | إشعاع مؤين متقدم. | الأورام والأعضاء الداخلية. | أقل نسبيًا. | عالية جدًا. |
| رنين مغناطيسي: | مجال مغناطيسي. | الدماغ والأنسجة. | مرتفع. | عالية جدًا. |
| موجات فوق صوتية: | موجات صوتية. | الحمل والأوعية. | مرتفع جدًا. | متوسطة. |
فوائد أجهزة الأشعة الطبية في تحسين جودة التشخيص
تقدم أجهزة التصوير الطبي مجموعة من الفوائد العلمية والسريرية التي أفادت المرضى بشكل كبير و أنقذت أرواحاً لا تحصى، فقد رفعت دقة التشخيص الطبي إلى مستويات غير مسبوقة.
لعل أبرز هذه الفوائد هو تقليل الحاجة إلى الجراحة الاستكشافية، فقبل ظهور أجهزة التصوير الطبي، كان الأطباء يضطرون أحياناً إلى إجراء جراحة استكشافية لمعرفة ما بداخل الجسم، أما اليوم فيمكن للطبيب في كثير من الحالات رؤية كل ما يحتاجه دون استخدام إبرة واحدة.
ثم ساهمت أجهزة التصوير الطبي في العلاج المخصص، مما جعله أكثر دقة و فعالية، فبدلاً من العلاج التجريبي القائم على الأعراض السريرية فقط، يمكن للأطباء الآن تحديد حجم الورم و امتداده و علاقته بالأنسجة المحيطة به بصرياً، أو تحديد موقع الكسر و طبيعته بدقة.
و يترجم هذا مباشرة إلى خطط علاجية فردية مصممة خصيصاً لكل مريض، كما مكنت أجهزة التصوير الطبي من المراقبة الموضوعية لتطور المرض و الاستجابة للعلاج، مما يسمح بالحصول على نتائج قابلة للقياس والمقارنة بمرور الوقت.
أبرز الفوائد الطبية لأجهزة الأشعة:
- تسهيل التعاون الطبي عبر مشاركة الصور بين الأطباء والمراكز
- كشف مبكر للأمراض قبل ظهور الأعراض مما يرفع نسب الشفاء
- دقة تشخيصية تقلل من الخطأ الطبي والتشخيص الخاطئ
- توجيه التدخلات الجراحية وزيادة دقتها وأمانها
- تقليل الحاجة للجراحة المفتوحة والاستعاضة عنها بتدخلات طفيفة
- متابعة الاستجابة للعلاج بشكل موضوعي وقابل للقياس
- توفير التوثيق المرئي للحالات للرجوع إليها مستقبلاً
مخاطر أجهزة الأشعة الطبية و حدود استخدامها
رغم الفوائد الجسيمة التي تقدمها أجهزة الأشعة الطبية، فـ تظل ثمة مخاطر و محاذير ينبغي للطبيب والمريض على حد سواء استيعابها بوضوح.
و يتمحور أبرز هذه المخاطر حول التعرض للإشعاع المؤين في أجهزة الأشعة السينية و الأشعة المقطعية، إذ إن الجرعات العالية من هذا الإشعاع قادرة من حيث المبدأ على إتلاف الحمض النووي للخلايا و إحداث طفرات قد تفضي على المدى البعيد إلى أمراض خبيثة. غير أن الجرعات المستخدمة في الفحوصات الطبية الروتينية تبقى في الغالب ضمن حدود آمنة علمياً، و المخاطر ترتفع مع التعرض المتكرر و غير المبرر.
و يستوجب الأمر التنويه بأن مخاطر الأشعة المقطعية أعلى نسبياً من الأشعة السينية التقليدية نظراً للجرعة الإشعاعية الأكبر، و هذا يوجب أن توصف هذه الفحوصات بناءً على تقييم دقيق للحالة و مبرر طبي واضح، لا على أساس الطلب الروتيني أو الطمأنينة الزائفة.
كما أن استخدام مواد التباين (Contrast Media) الوريدية في بعض الفحوصات يحمل مخاطره الخاصة كـ ردود الفعل التحسسية و التأثير على وظائف الكلى لدى المرضى ذوي الحساسية أو المصابين بـالقصور الكلوي، لذا يستلزم ذلك إخبار الطبيب بكل التاريخ الطبي قبل إجراء الفحص.
أما المحاذير الأخرى، فـ تشمل التأثير المحتمل لـ المجال المغناطيسي في الرنين المغناطيسي على بعض أنواع الغرسات المعدنية و الأجهزة الطبية المزروعة (مثل منظمات ضربات القلب)، فضلاً عن ضرورة الحرص الشديد مع الحوامل في الثلث الأول من الحمل عند استخدام الأجهزة المؤينة.
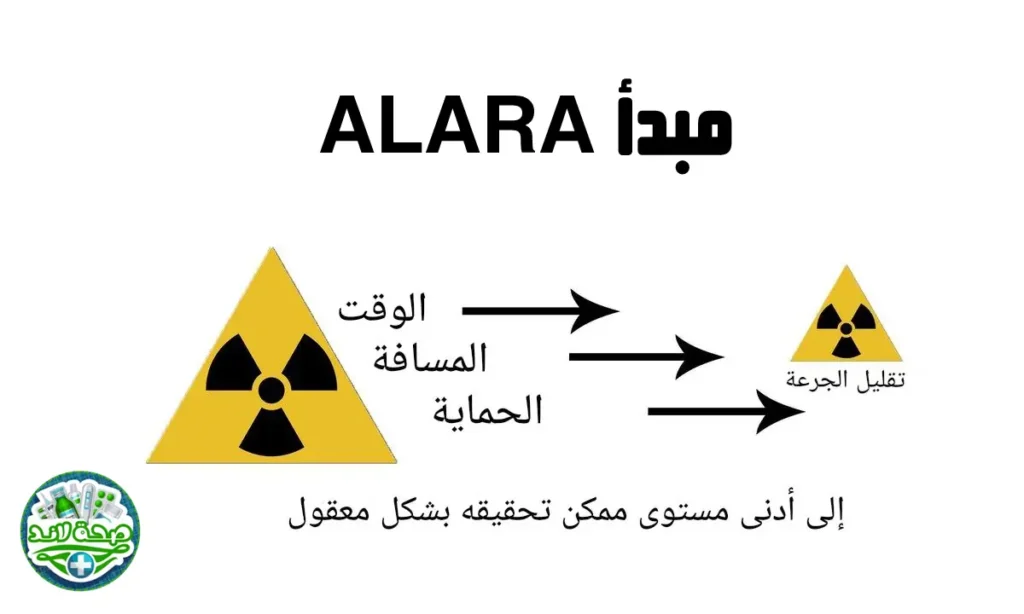
و تبقى قاعدة ALARA (As Low As Reasonably Achievable) المبدأ العلمي الأساسي الذي يحكم استخدام أجهزة الأشعة الطبية، و معناها الالتزام بأقل جرعة إشعاعية ممكنة تحقق الهدف التشخيصي المطلوب دون إسراف أو تقصير.
معايير الأمان والحماية من الإشعاع
تحكم المؤسسات الدولية المتخصصة كـاللجنة الدولية للحماية الإشعاعية (ICRP) والوكالة الدولية للطاقة الذرية (IAEA) معايير أمان صارمة تنظم استخدام أجهزة الأشعة الطبية في جميع أنحاء العالم، وتلزم المرافق الصحية بالالتزام بها حفاظاً على سلامة المرضى والطواقم الطبية والبيئة المحيطة. وفيما يلي أبرز إرشادات الأمان الواجب مراعاتها:
- تثقيف المريض: إبلاغ المريض بطبيعة الفحص ومبرراته وجرعته الإشعاعية عند الطلب
- مبدأ التبرير: لا يُوصَف أي فحص إشعاعي إلا عند وجود مبرر طبي واضح تفوق فيه الفائدة المتوقعة المخاطر المحتملة
- مبدأ ALARA: استخدام أقل جرعة إشعاعية ممكنة لتحقيق الجودة التشخيصية المطلوبة
- الحماية الجسدية: توفير مئازر الرصاص وواقيات الغدة الدرقية والأعضاء التناسلية للمرضى عند الحاجة
- حماية الطاقم الطبي: ارتداء الملابس الواقية والابتعاد عن مصدر الإشعاع وتقليل وقت التعرض
- الرقابة الإشعاعية: إلزام العاملين في مجال الأشعة بارتداء مقاييس الجرعة (Dosimeters) لمراقبة تراكم التعرض
- الفحص الدوري للأجهزة: صيانة الأجهزة ومعايرتها دورياً للتأكد من أنها تعمل ضمن الحدود الآمنة المقررة
جدول يوضح الفرق بين الإشعاع المؤين وغير المؤين
| العنصر | الإشعاع المؤين | الإشعاع غير المؤين |
|---|---|---|
| التأثير على الخلايا: | قد يسبب تغيرات. | آمن نسبيًا. |
| الاستخدام: | الأشعة السينية وCT. | MRI والسونار. |
| مستوى الخطورة: | متوسط. | منخفض جدًا. |
| التطبيقات. | تشخيص دقيق للعظام والأورام. | تصوير الأنسجة والحمل. |
معايير الأمان في استخدام أجهزة الأشعة الطبية
تعتمد سلامة استخدام أجهزة الأشعة الطبية على الالتزام بمجموعة من المعايير الدولية التي تهدف إلى تقليل المخاطر المرتبطة بالإشعاع. و تشمل هذه المعايير تطبيق مبدأ ALARA (استخدام أقل جرعة ممكنة لتحقيق الهدف التشخيصي المطلوب) مع ضمان جودة الصورة النهائية.
كما يتم تدريب الكوادر الطبية (أطباء الأشعة، أخصائيي التصوير، فنيي الأشعة) على استخدام أجهزة الأشعة الطبية بشكل آمن، مع مراعاة حماية المرضى و العاملين في المجال الصحي على حد سواء، و تشمل برامج التدريب التعرف على مصادر المخاطر و سبل الوقاية و إجراءات الطوارئ.
بعدها يتم استخدام وسائل وقاية متنوعة مثل الدروع الواقية من الرصاص، و المآزر، و حواجز الحماية، و نظارات الرصاص لتقليل التعرض للإشعاع. فضلاً عن المراقبة الدورية للجرعات الإشعاعية التي يتعرض لها العاملون عبر أجهزة قياس الجرعات الشخصية (جرعات البطاقة).
ثم تساهم كل هذه الإجراءات في ضمان تحقيق التوازن بين الفائدة الطبية و المخاطر المحتملة، و هذا يعزز ثقة المرضى في أجهزة الأشعة الطبية و يضمن استمرار تقديم خدمات تصوير تشخيصي عالية الجودة و آمنة في آن واحد.
التحول الرقمي والذكاء الاصطناعي في أنواع أجهزة الأشعة الطبية
أعادت موجة الذكاء الاصطناعي في الطب و التحول الرقمي رسم ملامح أجهزة الأشعة الطبية من الداخل، إذ باتت خوارزميات التعلم الآلي (Machine Learning) و منها نماذج الشبكات العصبية العميقة (Deep Neural Networks) تدمج مباشرة في برمجيات أجهزة التصوير لتحليل الصور بسرعة تفوق قدرة الإنسان في كثير من الحالات، ثم أنظمة الذكاء الاصطناعي في قراءة الأشعة باتت تحقق معدلات دقة عالية في الكشف عن أنواع متعددة من السرطانات و أمراض الرئة و نزيف الدماغ، مما يشكل دعماً استثنائياً للأطباء و يساعد على تقليل الخطأ البشري.
ثم مع انتشار أنظمة الأشعة الرقمية و بروتوكولات PACS و تقنيات السحابة الطبية، أصبح بالإمكان تبادل صور الأشعة بين المستشفيات و الاستشارة عن بُعد (Teleradiology) في وقت فعلي. و هذا فتح الباب أمام إتاحة خدمات الأشعة التشخيصية للمناطق النائية والبلدان الفقيرة في الموارد البشرية الطبية، فـ بات الطبيب المتخصص في مدينة كبيرة قادراً على قراءة وتفسير صور أشعة مريض في قرية نائية و إرسال تقريره خلال دقائق عبر الإنترنت.
كذلك أسهم الذكاء الاصطناعي في الطب في تطوير تقنيات تحسين الصورة (Image Enhancement) التي ترفع جودة صور الأشعة و تقلل من الضوضاء الرقمية دون زيادة الجرعة الإشعاعية، و هذا يعني صوراً أوضح و أكثر تفصيلاً مع أمان أكبر للمريض، ثم تسير أبحاث متقدمة نحو تطوير أجهزة تصوير جزيئي و أشعة تشخيصية شخصية تصمم بروتوكولاتها و جرعاتها وفق خصائص جسم كل مريض بعينه، و هذا سيمثل نقلة نوعية في مفهوم الطب الشخصي المتكامل.
كيف يتم اختيار جهاز الأشعة المناسب حسب الحالة؟
يخضع اختيار جهاز الأشعة الطبية المناسب لكل حالة إلى عملية تقييم طبي دقيق يوازن بين عوامل عدة متشابكة، أبرزها طبيعة العضو أو الأنسجة المراد تصويرها، فـ أجهزة الرنين المغناطيسي هي الخيار الأمثل للأنسجة الرخوة والدماغ، بينما تتفوق الأشعة السينية في تصوير العظام، و السونار في تصوير الأعضاء المائية والحمل. كذلك تدخل في الحسبان درجة الدقة المطلوبة، إذ تتفاوت احتياجات الكشف عن كسر بسيط عن تلك التي تستلزمها متابعة ورم دقيق.
كذلك يراعي الطبيب حالة المريض الخاصة من حيث العمر، الجنس، الحمل، الحساسيات، الغرسات المعدنية، و الوظائف الكلوية. فضلاً عن مدى استعجال التشخيص الذي قد يرجح كفة الأشعة المقطعية السريعة على الرنين المغناطيسي الأدق في حالات الطوارئ. ثم يشمل الاعتبار أيضاً الإمكانية و التكلفة، إذ لا تتوفر جميع أجهزة الأشعة الطبية في كل المرافق الصحية، كما قد تشكل التكلفة عائقاً يستدعي اختيار البديل الأنسب من الناحية العلمية والاقتصادية معاً.
فـ في حالات الطوارئ الحادة كـ حوادث الطرق، السكتة الدماغية، و النزيف الداخلي، تستخدم الأشعة المقطعية بشكل شبه حصري لسرعتها وشموليتها، أما في حالات المتابعة الدورية و الفحص الروتيني كمتابعة الحمل و فحوصات صحة الرجل أو المرأة الشاملة، فيستخدم السونار لسلامته وتكلفته المنخفضة.
ثم لا يستدعى الرنين المغناطيسي إلا حين تعجز الأجهزة الأخرى عن الإجابة عن السؤال التشخيصي، أو حين يكون التفصيل النسيجي الدقيق حاسماً في القرار العلاجي، و هذا يضمن استخدام كل جهار من أجهزة الأشعة الطبية في المكان المناسب، و الوقت المناسب، و للمريض المناسب.
مستقبل أجهزة الأشعة الطبية في الطب الحديث
يسير مستقبل أجهزة الأشعة الطبية بخطى متسارعة نحو آفاق لم تكن تبدو ممكنة قبل سنوات قليلة، إذ تقترب تقنية الرنين المغناطيسي فائق السرعة والقوة (7T MRI وما فوق) من الوصول إلى الاستخدام السريري الواسع. بما تتيحه من دقة في رسم خرائط الدماغ و الخلايا العصبية الفردية لم يحلم بها أحد في السابق، كذلك تتقدم أجهزة الأشعة المقطعية فائقة السرعة التي تصور القلب بكامله في نبضة قلبية واحدة بلا تشويه حركي.
تبرز في الأفق أيضاً تقنيات التصوير الجزيئي و الوظيفي التي لا تقتصر على رسم شكل العضو بل تكشف وظيفته و كيمياءه الحيوية في الوقت ذاته، كـ تصوير PET-MRI المدمج الذي يظهر في آن واحد بنية الأنسجة و درجة نشاطها الأيضي. مما يحدث ثورة في تشخيص السرطان و أمراض الدماغ. و مع تطور المستشعرات القابلة للابتلاع والزرع (Ingestible Sensors)، قد لا يكون المستقبل البعيد بعيداً حين يمكن الحصول على صور الجهاز الهضمي من الداخل دون أي تدخل خارجي.
أما على صعيد الذكاء الاصطناعي، فإن نماذج متعددة الوسائط (Multimodal AI) القادرة على دمج بيانات الأشعة مع السجل الطبي، الجينوم، و التحاليل المخبرية ستغير مفهوم قراءة الأشعة جذرياً، محولة التشخيص الإشعاعي من تفسير صورة منفردة إلى تحليل شامل متكامل للمريض بوصفه منظومة بيولوجية كاملة.
ثم هذا التحول لن يلغي دور طبيب الأشعة، بل سيحرره للتركيز على الحالات الأكثر تعقيداً و القرارات الأكثر دقة التي لا تزال تستوجب الحكم البشري و الخبرة الطبية المتراكمة، و هذا هو جوهر الطب الشخصي المتكامل الذي تتجه إليه منظومات الرعاية الصحية حول العالم.
الخلاصة الطبية
إن أجهزة الأشعة الطبية بمختلف أنواعها وتقنياتها لم تكن مجرد اختراعات علمية بارزة، بل كانت ومازالت تحولات طبية جذرية غيّرت مسار تاريخ الطب وأنقذت ملايين الأرواح في كل جيل. من أول صورة أشعة سينية لتقطها عين الإنسان عام 1895م وحتى الخوارزميات الذكية التي تحلل صور الرنين المغناطيسي اليوم بدقة مذهلة، يظل المحرك الحقيقي لهذا التقدم واحد ثابت: الإرادة الإنسانية في أن يرى الطبيب أكثر ويعالج بأدق.
وإن كان ثمة درس موحد تعلمناه من دراسة تاريخ هذه الأجهزة وتطورها، فهو أن الأشعة الطبية ليست علماً مستقلاً بل منظومة تكاملية؛ يكمل فيها كل جهاز ما عجز عنه غيره. وتبلغ أعلى قيمتها حين يحسن الطبيب توظيفها في السياق السريري الصحيح. فلا غنى عن السونار في متابعة الحمل، ولا عن الرنين في أمراض الدماغ، ولا عن الأشعة المقطعية في الطوارئ، ولا عن الأشعة السينية في العظام، ولا عن الماموغرام في حفظ صحة المرأة.
وفي ضوء ما يشهده هذا المجال من تطور متسارع نحو الذكاء الاصطناعي والتصوير الجزيئي والطب الشخصي، يبدو جلياً أن أجهزة الأشعة الطبية لا تزال في بداية قصتها الحقيقية. وعلى القارئ الكريم أن يدرك أن الوعي بهذه الأجهزة وما تقدمه ليس ترفاً معرفياً، بل هو جزء أصيل من ثقافة الصحة الشخصية التي تمكنه من اتخاذ قرارات أوعى وأكثر مسؤولية حيال صحته وصحة من يحبهم.
الأسئلة الشائعة حول أجهزة الأشعة الطبية
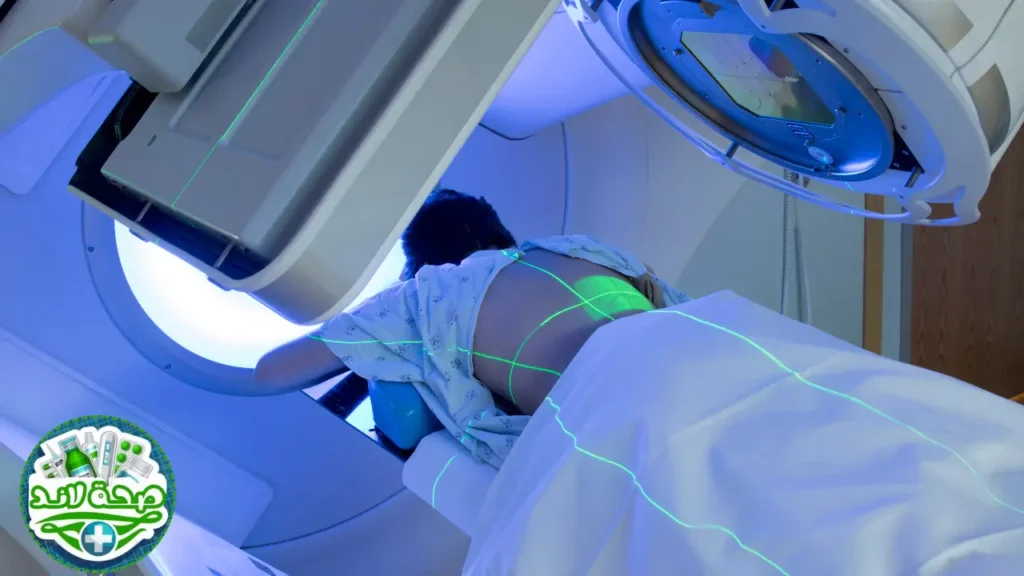
اكتشف إجابات واضحة وموثوقة لأكثر التساؤلات شيوعاً التي تدور في ذهنك عن أجهزة الأشعة الطبية، و كن على يقين تام قبل أي فحص.
هل يمكن إجراء أشعة مقطعية للحامل في الأشهر الأولى؟
الأشعة المقطعية للحوامل في الأشهر الأولى (الثلث الأول) يتجنب إلا في الحالات الطبية الطارئة التي تشكل خطراً فعلياً على حياة الأم و ترجح فيها فائدة التشخيص على المخاطر، ذلك أن الجنين في المراحل الأولى أشد حساسية للإشعاع المؤين من الكبار، نظراً لتسارع الانقسامات الخلوية في هذه المرحلة.
فـ في حالات المتابعة الروتينية يستعاض دائماً عن الأشعة المقطعية بـ السونار و الرنين المغناطيسي اللذين لا ينطويان على إشعاع مؤين، و يبقى القرار النهائي منوطاً بتقدير الطبيب المعالج بعد تقييم دقيق للحالة.
ما الفرق بين الأشعة المقطعية والرنين المغناطيسي و أيهما أدق؟
لا إجابة مطلقة على هذا السؤال، فكل جهاز من أجهزة الأشعة الطبية أدق في تخصصه، يتفوق الرنين المغناطيسي في تصوير الأنسجة الرخوة كـ الدماغ، الأعصاب، الغضاريف، و الأربطة، و لا يستخدم أي إشعاع مؤين.
أما الأشعة المقطعية فتتفوق في سرعة التصوير و الكشف عن النزيف الحاد، الكسور، الأعضاء الصلبة، و متابعة الحالات الطارئة، و كلاهما يكمل الآخر في الممارسة السريرية، و يحدد الطبيب أيهما الأنسب بناء على الحالة لا على التفضيل الشخصي.
كم مرة يمكن إجراء فحص السونار بأمان خلال الحمل؟
السونار آمن تماماً خلال مراحل الحمل، و لا تثبت الدراسات الطبية الكبرى أي ضرر ناتج عن استخدامه المعقول في متابعة الحمل، و لا توجد حدود صارمة لعدد مرات إجرائه طالما أجري بمؤشرات طبية مبررة.
وتجري معظم الإرشادات الطبية الدولية ما بين ثلاثة و خمسة فحوصات سونار روتينية خلال الحمل الطبيعي، مع زيادة تكرارها حسب الحاجة في حالات الحمل ذي الخطورة العالية، مع التنويه بأن التصوير الزائد غير المبرر طبياً غير مستحسن حتى مع غياب دليل على الضرر.
هل يمكن للمريض المصاب بجهاز تنظيم ضربات القلب إجراء رنين مغناطيسي؟
كان هذا محظوراً تاماً في السابق مع جميع أجهزة تنظيم ضربات القلب (Pacemakers)، نظراً لتأثير المجال المغناطيسي القوي على أداء هذه الأجهزة الإلكترونية، غير أن التطور التقني أنتج أجهزة تنظيم ضربات قلب متوافقة مع الرنين المغناطيسي (MRI-Compatible Pacemakers)، و هي باتت تزرع على نطاق واسع حالياً.
ثم يجب على المريض إبلاغ الطبيب و فريق الأشعة بنوع جهازه تحديداً قبل إجراء الفحص، لتقييم الأمان بشكل فردي دقيق وفق المعطيات المتاحة.
ما هي أقل جرعة إشعاعية بين أجهزة الأشعة الطبية؟
السونار و الرنين المغناطيسي لا يصدران إشعاعاً مؤيناً على الإطلاق، و هما الأكثر أماناً جرعياً بالمطلق، أما من بين الأجهزة المؤينة، فـ أشعة الثدي الماموغرام تستخدم جرعات منخفضة جداً محسوبة بدقة لخصائص نسيج الثدي.
تليها الأشعة السينية التقليدية بجرعات منخفضة نسبياً، ثم الأشعة المقطعية التي تحمل جرعات أعلى تتفاوت بحسب المنطقة المفحوصة و بروتوكول الجهاز، و يعد مسح الأشعة المقطعية للصدر الكامل من أعلى الفحوصات الروتينية من حيث الجرعة، بينما تبقى أشعة سينية اليد و الأسنان في مستويات بالغة الانخفاض.