العلاج الإشعاعي (Radiation therapy): دليلك من التقنيات إلى الأسئلة الشائعة

الراديوترابي (Radiation therapy) أو ما يعرف بإسم العلاج الإشعاعي، يعد أحد الركائز الأساسية في مواجهة أنواع السرطان المختلفة، مثل سرطان الثدي والبروستاتا. يعتمد هذا النهج العلاجي على استخدام حزم مركزة عالية الطاقة من الإشعاع – التي تكون في الغالب أشعة سينية – لتدمير الخلايا السرطانية وتعطيل قدرتها على التكاثر.
ومع التطور التقني الكبير، ظهرت أساليب متقدمة مثل المعالجة الإشعاعية المعدل الشدة (IMRT) والعلاج الإشعاعي الموجه بالصورة (IGRT)، بالإضافة إلى تقنيات دقيقة مثل سكين غاما والسيبر نايف (CyberKnife) والعلاج بالبروتونات (Proton Therapy).
ما يميز هذه التقنيات الحديثة هو دقتها الفائقة غير المسبوقة في استهداف الخلايا السرطانية، حيث يمكن تعديل شدة الأشعة وتوجيهها وفقًا للصور ثلاثية الأبعاد للورم في كل جلسة، مما يقلل إلى حد كبير من التأثير على الأنسجة السليمة المحيطة بالورم.
هذه الدقة تجعل العلاج الإشعاعي مختلفًا جوهريًا عن علاجات منهجية مثل العلاج الكيميائي. في هذا المقال، سنستعرض معًا على موقع صحة لاند آلية عمل المعالجة الإشعاعية، وفوائده، وأهم التقنيات المتقدمة، وكيف تتم مقارنته مع العلاج الكيميائي.
جدول المحتويات
- ما هو العلاج الإشعاعي؟
- الاستخدامات الرئيسية للعلاج الإشعاعي
- كيف يتم إجراء العلاج الإشعاعي (Radiotherapy)؟
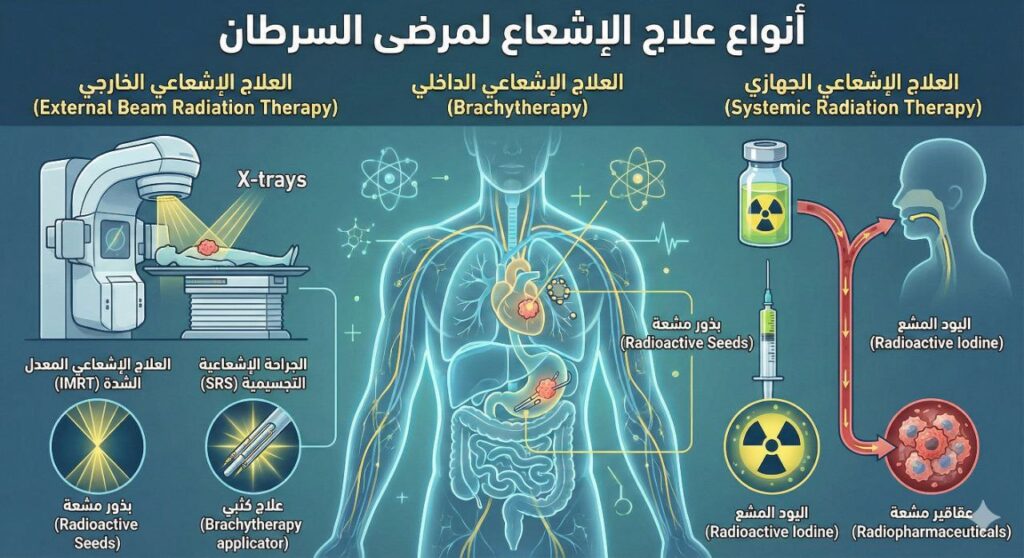
- أنواع علاج الإشعاع لمرضى السرطان
- 1. العلاج الإشعاعي التقليدي أو المطابق ثلاثي الأبعاد (3D Conformal Radiotherapy – 3DCRT)
- 2. العلاج الإشعاعي المعدل الشدة (Intensity-Modulated Radiation Therapy – IMRT)
- 3. العلاج الإشعاعي الموجه بالصور (Image-Guided Radiation Therapy – IGRT)
- 4. العلاج الإشعاعي التجسيمي للجسم (Stereotactic Body Radiotherapy – SBRT)
- 5. العلاج بالقوس المعدل الحجمي (Volumetric Modulated Arc Therapy – VMAT)
- 6. الجراحة الإشعاعية التجسيمية (Stereotactic Radiosurgery – SRS) والعلاج الإشعاعي التجسيمي (Stereotactic Radiotherapy – SRT)
- كيف يعمل العلاج الإشعاعي؟
- ما هو الفرق بين العلاج الإشعاعي والعلاج الكيميائي؟
- معايير اختيار مركز علاجي متقدم
- كيف تختار مركزا متخصصا في العلاج الإشعاعي المتطور؟
- دراسات حديثة حول مستقبل العلاج الإشعاعي
- ما هي الآثار الجانبية للعلاج الإشعاعي؟
- ما هي الأطعمة المفيدة بعد العلاج الإشعاعي؟
- خاتمة
- الأسئلة الشائعة
تم التأكد من المعلومات داخل المقال من فريق أطباء صحة لاند
محتوى هذه المقالة هو فقط لزيادة وعيك. قبل اتخاذ أي إجراء، استشر طبيبك لتلقي العلاج.
ما هو العلاج الإشعاعي؟
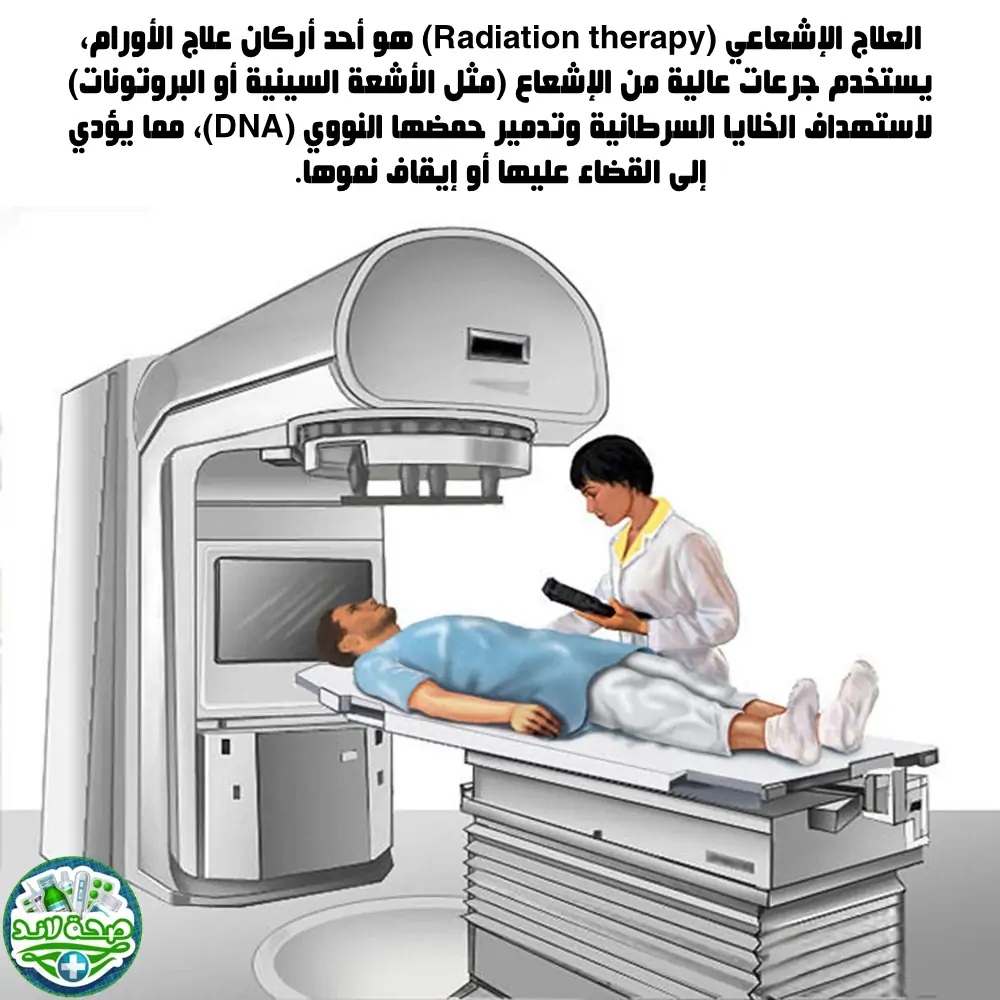
العلاج الإشعاعي (Radiation therapy) هو أحد أركان علاج الأورام، يستخدم جرعات عالية من الإشعاع (مثل الأشعة السينية أو البروتونات) لاستهداف الخلايا السرطانية وتدمير حمضها النووي (DNA)، مما يؤدي إلى القضاء عليها أو إيقاف نموها. المبدأ الأساسي هو إلحاق أقصى ضرر بالخلايا السرطانية مع الحفاظ على الخلايا والأنسجة السليمة المحيطة بأكبر قدر ممكن.
يستخدم الأطباء العلاج الإشعاعي غالبًا في المراحل المبكرة من المرض، أي المرحلة التي تقتصر فيها الخلايا السرطانية على الأنسجة ولم تنتشر بعد. يشير مصطلح “النقائل – metastasis” إلى انتشار الخلايا السرطانية إلى أعضاء أخرى في الجسم. وبالطبع، يجب أن تعلم أن المعالجة الإشعاعية علاج مكمل لطرق أخرى مثل العلاج الكيميائي والجراحة.
على سبيل المثال، إذا كان من المقرر إزالة ورم سرطاني من الجسم، فقد يوصي الطبيب بعدة جلسات من العلاج الكيميائي أو الإشعاعي قبل ذلك، حسب حالة المريض. الهدف هو تقليص حجم الورم، مما يزيد من فرص نجاح الجراحة.
ومن الشائع أيضًا استخدام هذه التقنية بعد جراحة السرطان. في هذه الحالة، يحاول الطبيب تدمير الخلايا السرطانية المتبقية لتقليل خطر تكرار المرض. يمكن تلخيص أهداف العلاج الإشعاعي فيما يلي:
- العلاج الكامل للسرطان في مراحله المبكرة
- العلاج التكميلي مع الجراحة
- الحد من خطر تكرار المرض
- تخفيف الأعراض في الحالات التي يتعذر فيها العلاج.
إذا لزم الأمر، يمكنك استشارة طبيب باطني عبر الإنترنت أو زيارة أخصائي باطني شخصيًا.
الاستخدامات الرئيسية للعلاج الإشعاعي
يُستخدم العلاج الإشعاعي بعدة طرق ضمن خطة علاج المريض:
- العلاج المساند (النهجي): الهدف الأساسي هو القضاء على الورم.
- قبل الجراحة (المساعد الجديد): لتقليص حجم الورم وتسهيل استئصاله.
- بعد الجراحة (المساعد): لقتل أي خلايا سرطانية متبقية وتقليل خطر عودة الورم.
- العلاج التلطيفي: الهدف هنا ليس الشفاء، ولكن تخفيف الأعراض التي يسببها الورم، مثل الألم الشديد أو النزيف أو الانسداد، مما يُحسّن بشكل كبير من جودة حياة المريض.
- العلاج المنفرد: في بعض الأورام الحساسة للإشعاع (مثل سرطان الحنجرة في مراحله المبكرة)، يمكن أن يكون العلاج الإشعاعي هو العلاج الأساسي والوحيد للشفاء.
الآلية والفوائد:
يهدف هذا العلاج إلى تدمير الخلايا السرطانية وتقليص الأورام. ومن الخصائص البارزة لهذا العلاج:
- دقة عالية: يتم توجيه الأشعة بدقة متناهية لتفادي الأنسجة السليمة، مما يقلل الأعراض الجانبية.
- احتمالية الجمع بين العلاجات: غالبا ما يستخدم العلاج الإشعاعي مع علاجات أخرى مثل الجراحة أو العلاج الكيميائي لتحقيق أفضل النتائج.
في بعض الحالات، يستخدم لتخفيف الأعراض الناتجة عن الأورام، وهو ما يعرف بالعلاج الإشعاعي التلطيفي. يساعد هذا النوع من العلاج في تحسين جودة حياة المرضى الذين يعانون من ألم أو انزعاج نتيجة للأورام.
تشير التقديرات إلى أن حوالي 60% من مرضى السرطان يتلقون نوعا من الراديوترابي خلال مسار علاجهم. هذا يدل على أهمية العلاج الإشعاعي كجزء لا يتجزأ من استراتيجيات مكافحة السرطان.
لذلك يعد هذا العلاج أداة طبية قوية، تسهم بشكل كبير في تحسين نتائج مرضى السرطان، وتعزز من فرص الشفاء وتعزيز جودة الحياة.
كيف يتم إجراء العلاج الإشعاعي (Radiotherapy)؟
في العلاج الإشعاعي، تستخدم حزم من الطاقة العالية لاستهداف DNA داخل الخلايا السرطانية. الـ DNA هو المادة الوراثية التي تحتوي على جميع المعلومات الجينية والتنموية للكائنات الحية، وتتحكم في آلية انقسام الخلايا.
عندما يتعرض الـ DNA في الخلايا السرطانية للتلف بسبب الإشعاع، تفقد هذه الخلايا قدرتها على النمو والانقسام، مما يؤدي في النهاية إلى تدمير الورم أو انكماشه تدريجيًا.
يحدد Oncologist (اختصاصي الأورام) نوع المعالجة الإشعاعية المناسب للمريض بناءً على نوع الورم، وموقعه، ومرحلته (Cancer grade or stage).
بشكل عام، يمكن تطبيق العلاج الإشعاعي بطريقتين رئيسيتين:
1. العلاج الإشعاعي الخارجي (Teletherapy)
يعد Teletherapy أو External Beam Radiotherapy (EBRT) أكثر أنواع المعالجة الإشعاعية استخدامًا. في هذا الإجراء، يكون جهاز الإشعاع خارج جسم المريض وعلى مسافة مدروسة منه.
يستلقي المريض بلا حركة على طاولة العلاج، بينما يدور الجهاز حول الجسم، موجّهًا جرعات من الإشعاع نحو الورم من زوايا متعددة لتحقيق توزيع متجانس للجرعة.
يقوم الطبيب بتعديل شكل وحجم الحزمة الإشعاعية (beam shape and field size) بدقة متناهية لضمان وصول الجرعة المثلى إلى الورم، مع حماية الأنسجة السليمة المجاورة قدر الإمكان.
عادةً يُوصى المريض بعدة جلسات تمتد على مدى أسابيع، وقد يقتضي الأمر في بعض الحالات الخاصة تلقي العلاج مرتين يوميًا، وفقًا للخطة العلاجية الفردية.
التحضير لجلسة العلاج الإشعاعي الخارجي
قبل بدء Radiotherapy، يجري الطبيب في الزيارة الأولى فحصًا سريريًا شاملًا ويأخذ تاريخًا مرضيًا مفصلًا (Medical History).
بعد ذلك تنفَذ جلسة تعرف باسم Simulation Session أو “جلسة المحاكاة”، وهي خطوة أساسية لتخطيط العلاج بدقة. في هذه الجلسة يطلب من المريض أن يستلقي بثبات تام على طاولة العلاج، ثم يُحدد الأخصائي المنطقة المستهدفة بعلامات صغيرة على الجلد (marking أو tattoo points). تستخدم هذه العلامات لاحقًا لتوجيه الجهاز بدقة نفسها في كل جلسة علاجية.
في يوم العلاج، يطلب من المريض ارتداء ثوب خاص يعرف باسم Gown، كما ينبغي إزالة جميع الإكسسوارات والمجوهرات المعدنية.
خلال الجلسة، قد تظهر نقاط ضوئية على الجلد لتحديد منطقة الإشعاع، ويجب على المريض البقاء ساكنًا تمامًا طوال فترة الجلسة.
عندما يبدأ الجهاز بالدوران، يُسمع صوت خفيف ناتج عن حركته، لكن الإجراء غير مؤلم تمامًا، وتستغرق الجلسة الواحدة عادةً ما بين 30 إلى 60 دقيقة.
2. العلاج الإشعاعي الداخلي (Brachytherapy)
في Brachytherapy، أو ما يعرف بـ Internal Radiotherapy، توضع مصدرات مشعة (Radioactive sources) داخل الجسم أو قريبًا جدًا من موقع الورم.
يتم ذلك عبر Implant يحتوي على المادة المشعّة، وقد يأخذ شكل كبسولة، أو إبرة (needle)، أو سلك (wire)، أو بالون (balloon applicator).
تتيح هذه التقنية توصيل جرعات عالية من الإشعاع مباشرةً إلى الورم بدقة عالية جدًا، مع تقليل التعرض الإشعاعي للأنسجة السليمة المحيطة، مما يزيد فعالية العلاج ويقلل الأعراض الجانبية.
يجرى إدخال الـ Implant عادةً تحت تخدير عام أو موضعي بحسب موضع الورم وحالة المريض، ويُستخدم لتحديد الموقع الدقيق التصوير بالموجات فوق الصوتية (Ultrasound)، أو التصوير المقطعي المحوسب (CT Scan)، أو التصوير بالرنين المغناطيسي (MRI).
تختلف مدة بقاء الـ Implant في الجسم حسب نوع وموقع الورم، فقد تمتد من عدة دقائق إلى عدة ساعات أو أيام، وبعد انتهاء فترة العلاج يُزال المصدر المشع بأمان من قبل الطبيب المختص.
المتابعة الطبية والحصول على الاستشارة
للتخطيط الأمثل للعلاج الإشعاعي، يمكن حجز موعد مع Oncologist عبر المنصات الطبية الرقمية مثل صحة لاند، والتي تتيح أيضًا إمكانية الاستشارة الطبية عبر الإنترنت مع اختصاصيي الأورام لمراجعة خطة العلاج أو مناقشة الأعراض الجانبية بعد الجلسات.
أنواع علاج الإشعاع لمرضى السرطان
1. العلاج الإشعاعي التقليدي أو المطابق ثلاثي الأبعاد (3D Conformal Radiotherapy – 3DCRT)
يعد هذا النوع من أكثر الأساليب استخدامًا في العلاج الإشعاعي الخارجي (External Beam Radiotherapy – EBRT).
يتم خلاله توجيه حزم الإشعاع بدقة نحو الورم باستخدام صور مقطعية ثلاثية الأبعاد (CT-based planning) لتحديد الشكل الحقيقي للورم.
تقدَم الجلسات عادة خمسة أيام في الأسبوع، وتستمر فترة العلاج من أسبوعين إلى ستة أسابيع. يساعد هذا الأسلوب على توصيل الجرعة المناسبة إلى الورم مع تقليل تعرض الأنسجة السليمة المحيطة للإشعاع.
2. العلاج الإشعاعي المعدل الشدة (Intensity-Modulated Radiation Therapy – IMRT)
يمثل IMRT تقدما في تقنيات العلاج الإشعاعي، الراديوترابيالمعدل الشدة من التقنيات المتقدمة في مجال العلاج بالإشعاع.
يتيح هذا النوع إمكانية تعديل شدة الحزم الإشعاعية داخل كل حقل إشعاعي، مما يسمح بتوجيه جرعة عالية من الإشعاع إلى الورم مع تقليل الجرعة التي تصل إلى الأنسجة السليمة والهياكل الحساسة المجاورة (Organs at Risk – OARs). يسهم هذا الأسلوب في زيادة فعالية العلاج وتقليل الآثار الجانبية المحتملة.
3. العلاج الإشعاعي الموجه بالصور (Image-Guided Radiation Therapy – IGRT)
تعتمد تقنية IGRT على استخدام أنظمة تصوير متطورة مثل التصوير المقطعي المحوسب (CT) أو التصوير المخروطي (Cone Beam CT).
تجرى هذه الصور قبل أو أثناء الجلسة العلاجية لتحديد موقع الورم بدقة عالية، وتمكن الطبيب من إجراء تصحيحات فورية لأي تغير في وضع المريض أو حركة الأعضاء. يساعد هذا الإجراء على تحسين دقة العلاج وتقليل احتمال الخطأ في توجيه الجرعة الإشعاعية.
4. العلاج الإشعاعي التجسيمي للجسم (Stereotactic Body Radiotherapy – SBRT)
يستخدم هذا النوع لعلاج الأورام الموجودة خارج الدماغ والعمود الفقري، مثل أورام الرئة أو الكبد أو البروستات.
يتم فيه توجيه جرعات عالية جدًا من الإشعاع بدقة متناهية نحو الورم، وغالبًا ما يكتمل العلاج خلال جلسة واحدة إلى خمس جلسات فقط. وتستخدم في هذا الأسلوب أنظمة تثبيت دقيقة وتقنيات مراقبة التنفس لضمان أقصى درجات الدقة أثناء توصيل الجرعة.
5. العلاج بالقوس المعدل الحجمي (Volumetric Modulated Arc Therapy – VMAT)
يعتبر العلاج بالقوس المعدل الحجمي امتدادًا لتقنية IMRT. توجّه الحزم الإشعاعية أثناء دوران الجهاز حول المريض بزاوية مستمرة، مع تغيير الجرعة وشكل الحزمة وسرعة الدوران في الوقت نفسه.
تتميز هذه التقنية بدقة عالية ومدة علاج أقصر مقارنة بالعلاج التقليدي، مما يجعلها خيارًا فعالًا وملائمًا للعديد من الحالات.
6. الجراحة الإشعاعية التجسيمية (Stereotactic Radiosurgery – SRS) والعلاج الإشعاعي التجسيمي (Stereotactic Radiotherapy – SRT)
تستخدم تقنيتا SRS وSRT لعلاج الأورام أو النقائل داخل الدماغ والعمود الفقري.
في الجراحة الإشعاعية (SRS)، تعطى جرعة عالية جدًا من الإشعاع في جلسة واحدة، بينما تُقسم الجرعات في العلاج التجسيمي (SRT) على عدة جلسات تصل عادة إلى خمس جلسات.
تتيح هذه التقنيات استهداف الورم بدقة شبه جراحية دون الحاجة إلى تدخل جراحي، مع تقليل الأضرار التي قد تصيب الأنسجة العصبية السليمة.
كيف يعمل العلاج الإشعاعي؟
يهدف العلاج الإشعاعي (Radiotherapy) إلى القضاء على الخلايا السرطانية أو إيقاف نموها في المنطقة المستهدفة، وذلك من خلال توجيه جرعات محددة من الإشعاع لتدمير الحمض النووي (DNA) داخل هذه الخلايا. وعندما يتلف الحمض النووي، تفقد الخلايا السرطانية قدرتها على الانقسام والتكاثر، مما يؤدي إلى تراجع الورم تدريجيًا.
آلية العمل
1. استهداف الخلايا السرطانية: توجَه حزم الإشعاع بدقة إلى الورم بحيث تُلحق الضرر بالحمض النووي في الخلايا السرطانية. هذا التلف يمنعها من النمو والانقسام بشكل طبيعي، مما يؤدي إلى موتها على المدى القصير أو الطويل.
2. موت الخلايا السرطانية: تبدأ الخلايا السرطانية بالموت تدريجيًا بعد أيام أو أسابيع من بدء العلاج، وقد يستمر تأثير الإشعاع في القضاء على الخلايا المتبقية لعدة أسابيع أو أشهر بعد انتهاء الجلسات.
3. حماية الخلايا السليمة: على الرغم من أن الإشعاع قد يصيب بعض الخلايا السليمة المجاورة، فإن معظمها تتلقى جرعات أقل وتملك القدرة الطبيعية على إصلاح نفسها بمرور الوقت.
تعمل التقنيات الحديثة على تحسين توجيه الإشعاع بحيث تُقلل الضرر الواقع على الأنسجة السليمة إلى أدنى حد ممكن.
تجربة المريض أثناء العلاج
عادة لا يشعر المريض بأي ألم أو حرارة أثناء جلسة العلاج الإشعاعي. يستلقي المريض بثبات تام بينما يقوم الجهاز بتوجيه الحزم الإشعاعية، وتستغرق الجلسة عادة من 15 إلى 45 دقيقة حسب نوع الخطة العلاجية. يعد هذا الإجراء غير جراحي وآمن، ولا يتطلب فترة نقاهة بعد الجلسة.
الآثار الجانبية المحتملة
قد تظهر آثار جانبية مؤقتة لدى بعض المرضى أثناء العلاج أو بعده بفترة قصيرة، مثل التعب العام أو احمرار وجفاف الجلد في منطقة العلاج.
تختلف هذه الأعراض حسب موضع الإشعاع وجرعته، وغالبًا ما تكون خفيفة وقابلة للعلاج. مع التقدم الكبير في تقنيات IMRT وIGRT، أصبح بالإمكان تقليل هذه الآثار بشكل كبير وتحسين راحة المريض أثناء العلاج.
يعد الراديوترابي من الوسائل الفعّالة والآمنة في مكافحة السرطان، حيث يعمل على استهداف الخلايا السرطانية بدقة عالية مع الحفاظ على سلامة الأنسجة السليمة.
بفضل التطور التقني الكبير في هذا المجال، أصبح المرضى يخضعون للعلاج الإشعاعي بشكل مريح وآمن مع نتائج علاجية أفضل من أي وقت مضى.
ما هو الفرق بين العلاج الإشعاعي والعلاج الكيميائي؟
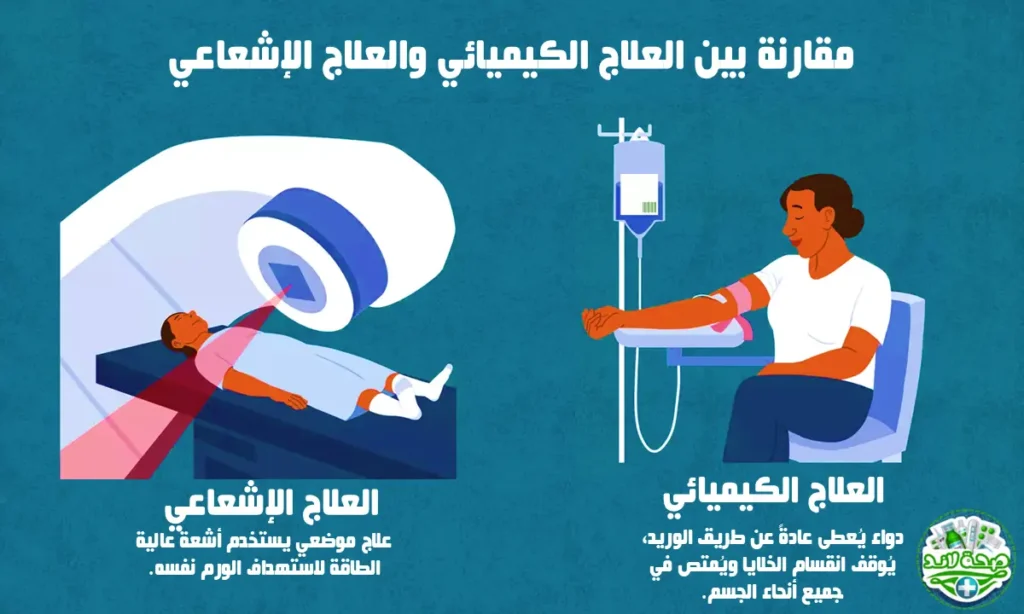
يشترك كل من العلاج الإشعاعي (Radiotherapy) والعلاج الكيميائي (Chemotherapy) في هدف واحد، وهو القضاء على الخلايا السرطانية ومنع انتشارها، لكنهما يختلفان في آلية العمل وطريقة الإعطاء ونطاق التأثير.
العلاج الكيميائي (Chemotherapy)
العلاج الكيميائي أدوية خاصة تعرف باسم العقاقير المضادة للسرطان (Cytotoxic drugs) تعمل على وقف انقسام الخلايا السرطانية أو قتلها مباشرة.
تعطى هذه الأدوية عادة عن طريق الحقن الوريدي أو الفموي، وتنتشر عبر الدورة الدموية لتصل إلى كل أجزاء الجسم.
لهذا السبب، يعد العلاج الكيميائي علاجًا جهازيًا (Systemic Therapy)، أي أنه يؤثر في خلايا الجسم كافة، وليس فقط في الورم.
إلا أن الأدوية لا تميز بين الخلايا السرطانية والسليمة، لذا قد تصاب بعض الخلايا السليمة ذات الانقسام السريع، مثل خلايا الشعر وبطانة الجهاز الهضمي ونخاع العظم، مما يسبب أعراضًا جانبية مثل تساقط الشعر أو الغثيان أو نقص خلايا الدم. غالبًا ما تنمو هذه الخلايا مجددًا بعد انتهاء العلاج.
العلاج الإشعاعي (Radiotherapy)
أما العلاج الإشعاعي فيعتمد على استخدام أشعة عالية الطاقة (مثل أشعة X أو البروتونات) لتدمير الحمض النووي (DNA) داخل الخلايا السرطانية، مما يمنعها من الانقسام والتكاثر.
يوجه الإشعاع بدقة إلى منطقة محددة من الجسم تحتوي على الورم، لذا يعتبر علاجًا موضعيًا (Localized Therapy)، أي أنه يستهدف موقع الورم فقط دون التأثير على بقية الجسم.
بفضل التقنيات الحديثة مثل IMRT وIGRT، أصبح بالإمكان توجيه الإشعاع بدقة عالية جدًا لتقليل الضرر على الأنسجة السليمة المجاورة.
جدول مقارنة بين العلاج الإشعاعي والعلاج الكيميائي
| العنصر | العلاج الإشعاعي (Radiotherapy) | العلاج الكيميائي (Chemotherapy) |
|---|---|---|
| آلية العمل | يستخدم أشعة عالية الطاقة لتدمير الحمض النووي (DNA) داخل الخلايا السرطانية. | يستخدم أدوية مضادة للسرطان تعمل على منع انقسام الخلايا أو قتلها مباشرة. |
| نطاق التأثير | علاج موضعي يستهدف الورم في منطقة معينة من الجسم. | علاج جهازي يؤثر على الخلايا في جميع أنحاء الجسم. |
| طريقة الإعطاء | عبر جهاز خارجي يوجه الأشعة إلى المنطقة المستهدفة، أو أحيانًا بزرع مصدر إشعاعي داخلي (Brachytherapy). | عن طريق الحقن الوريدي أو الأقراص أو التسريب الوريدي المتكرر. |
| مدة العلاج | عادة من عدة أيام إلى أسابيع حسب نوع الورم وخطة العلاج. | يُعطى على دورات (Cycles) تمتد من أسابيع إلى شهور. |
| الآثار الجانبية الشائعة | احمرار أو جفاف الجلد في منطقة العلاج، تعب عام، تساقط الشعر الموضعي فقط. | تساقط شعر شامل، غثيان، فقدان شهية، انخفاض في خلايا الدم البيضاء والحمراء. |
| تأثيره على الخلايا السليمة | محدود لأن الإشعاع موجّه بدقة إلى منطقة الورم. | واسع لأن الدواء ينتشر في جميع أنسجة الجسم. |
| الهدف العلاجي | تدمير الورم أو تقليص حجمه لمنع نموه وانتشاره. | تدمير الخلايا السرطانية المنتشرة أو المتبقية في أنحاء الجسم. |
| إمكانية الدمج بينهما | يُستخدم أحيانًا مع العلاج الكيميائي (Chemoradiotherapy) لزيادة الفعالية. | يُستخدم بمفرده أو مع الإشعاع أو الجراحة حسب نوع السرطان. |
العلاج الإشعاعي يستهدف الورم في موقع محدد بدقة عالية لتقليل الضرر على الأنسجة السليمة،
بينما العلاج الكيميائي يعمل على استهداف الخلايا السرطانية في كل أنحاء الجسم لكنه قد يؤثر على الخلايا الطبيعية أيضًا.
يختار طبيب الأورام (Oncologist) نوع العلاج الأنسب أو مزيجًا منهما حسب نوع الورم، ومرحلته، وحالة المريض العامة.
معايير اختيار مركز علاجي متقدم
تعد معايير اختيار مركز علاجي متقدم عاملا حاسما في ضمان جودة الرعاية الصحية. تشمل المعايير الأساسية التي يجب مراعاتها عند اختيار المركز عدة جوانب رئيسية، أولها التقنيات المتقدمة؛ حيث يجب أن يكون المركز مجهزا بأحدث التقنيات والمعدات الطبية المبتكرة، مما يضمن تقديم أفضل العلاجات المتاحة.
علاوة على ذلك، يعد وجود فريق متعدد التخصصات عنصرا أساسيا، حيث يتعاون الأطباء والمتخصصون من مجالات مختلفة لضمان تقديم رعاية شاملة ومتكاملة للمرضى. المشاركة في الأبحاث والتجارب السريرية أيضا تلعب دورا مهما، كونها تساهم في تطوير علاجات جديدة وتوفير خيارات متقدمة للمرضى، مما يعزز فرص النجاح في العلاج.
كما أن الاعتمادات الدولية تعتبر بمثابة دليل على التزام المركز بمعايير جودة وسلامة صارمة ومعترف بها عالميا، مما يضمن حصول المرضى على رعاية صحية آمنة وفعالة.
لتحقيق ذلك، يمكن للمريض التأكد من جودة المركز من خلال البحث عن اعتماداته وشهاداته الدولية، والاستفسار عن خبرة الفريق الطبي ومؤهلاته، بالإضافة إلى الاطلاع على قصص نجاح المرضى السابقين ومعدلات النتائج الإيجابية.
كيف تختار مركزا متخصصا في العلاج الإشعاعي المتطور؟
- توفر أجهزة حديثة مثل MR-LINAC و Proton Therapy
- وجود فريق متعدد التخصصات (oncology – radiology – physics)
- وجود برنامج أبحاث سرطانية متقدم
- عدد الحالات المعالجة سنويا
- شهادات واعتمادات دولية مثل JCI أو ASTRO
دراسات حديثة حول مستقبل العلاج الإشعاعي
1. دمج الذكاء الاصطناعي في تخطيط الجرعات
تعتبر تقنية الذكاء الاصطناعي في الطب من أبرز الابتكارات في تخطيط جرعات العلاج الإشعاعي. تتمكن الأنظمة المدعومة بالذكاء الاصطناعي من تحليل البيانات بسرعة وبدقة، كما ان هذا يسهم في تحسين تخطيط الجرعات وتكييفها حسب احتياجات المرضى الفردية، مما يعزز من فعالية العلاج ويقلل الآثار الجانبية.
2. التوسع في استخدام MR-LINAC
يشهد استخدام الأجهزة التي تجمع بين التصوير بالرنين المغناطيسي (MRI) والعلاج الإشعاعي (LINAC) زيادة ملحوظة. كذلك يتيح هذا الدمج تصوير الأورام بشكل أكثر دقة أثناء العلاج، مما يسمح للأطباء بتوجيه الجرعات بدقة أعلى وتقليل خطر إلحاق الضرر بالأنسجة السليمة.
3. تطوير علاجات إشعاعية موجهة جزيئيا
تسير الأبحاث في اتجاه تطوير علاجات إشعاعية موجهة جزيئيا، حيث تستهدف الخلايا السرطانية باستخدام جزيئات متخصصة. كما يسمح هذا التقدم بإيصال الجرعات الإشعاعية مباشرة إلى المناطق المستهدفة، مما يحسن من فعالية العلاج ويقلل من التأثيرات الجانبية.
4. استخدام الروبوتات لزيادة الدقة
تعمل التقنيات الروبوتية على تعزيز دقة العلاج الإشعاعي من خلال تحسين الحركة والتوجيه أثناء العلاج. كذلك تساعد هذه التقنيات في تقليل الإمكانية المحتملة للخطأ البشري وتقديم جرعات أكثر دقة.
5. تقليل عدد الجلسات عبر الجرعات المكثفة
تشير الاتجاهات الحديثة إلى إمكانية تقليل عدد جلسات المعالجة الإشعاعية من خلال استخدام جرعات مكثفة تعطى خلال عدد أقل من الجلسات. كما يمكن أن يوفر هذا النهج مزيدا من الراحة للمرضى ويزيد من فرص الاستجابة للعلاج.
6. دمج الإشعاع مع العلاجات المناعية والعلاج الجيني
تتوقع الدراسات أن العقد القادم سيشهد قفزة هائلة في دمج العلاجات الإشعاعية مع العلاجات المناعية والعلاج الجيني. هذا الدمج قد يسهم في تحسين مؤشرات النجاح وتقديم خيارات علاجية جديدة لمواجهة السرطان.
كذلك تقدم هذه الاتجاهات المستقبلية آفاقا واعدة تجعل من العلاج الإشعاعي تقنية أكثر فاعلية وراحة، مما يعزز فرص الشفاء لمرضى السرطان.
ما هي الآثار الجانبية للعلاج الإشعاعي؟

لا يتلقى المرضى جرعة الإشعاع دفعة واحدة، مما يسمح للأنسجة السليمة بالتعافي. ومع ذلك، للإشعاع آثاره الجانبية، وأكثرها شيوعًا:
- تهيج الجلد
- الغثيان
- فقدان الشهية
- الصداع
- القيء
- كثرة التبول
- حرقان في الحلق أو الصدر
- انتفاخ أو تقلصات
- تساقط الشعر في المنطقة المعالجة
- تقرحات الفم
ما هي الأطعمة المفيدة بعد العلاج الإشعاعي؟
خلال الأيام التي تلي جلسات العلاج الإشعاعي، من الضروري الاهتمام بتناول الأطعمة التي تدعم صحتك العامة وتساعد جسمك على التعافي. تركز التغذية السليمة في هذه الفترة على تعويض المغذيات، والحفاظ على طاقة الجسم، وتخفيف بعض الآثار الجانبية للعلاج.
إليك دليلاً لأبرز الأطعمة والمجموعات الغذائية الموصى بها:
- الترطيب أساسي: يعد الحفاظ على رطوبة الجسم أمراً بالغ الأهمية أثناء وبعد العلاج الإشعاعي. احرص على شرب كميات وفيرة من الماء والسوائل الأخرى مثل الشاي العشبي والشوربات الخفيفة. يُنصح بالتقليل من المشروبات التي تحتوي على الكافيين والمشروبات السكرية التي قد تسبب الجفاف.
- البروتين لبناء الخلايا وإصلاحها: يساعد البروتين في إصلاح الأنسجة المتأثرة بالعلاج ودعم جهاز المناعة. ركز على تناول:
- البروتينات الخالية من الدهون: مثل الدجاج، والديك الرومي، والأسماك.
- مصادر بروتينية أخرى: البيض، منتجات الألبان، والبقوليات (مثل العدس والحمص).
- الفواكه والخضروات لمقاومة الالتهابات: تُعد مصادرة رائعة للفيتامينات، المعادن، ومضادات الأكسدة التي تحارب الالتهابات. إذا كنت تعاني من تقرحات الفم أو صعوبة في البلع (وهي آثار جانبية شائعة)، فمن الأفضل طهيها أو هرسها لتسهيل تناولها.
- الحبوب الكاملة للطاقة المستدامة: اختر الخبز الأسمر، الأرز البني، المعكرونة المصنوعة من القمح الكامل، والحبوب الكاملة لتزويد جسمك بالطاقة والألياف الضرورية. هذه الأطعمة غنية أيضاً بفيتامينات ب والمعادن المهمة.
- الدهون الصحية لدعم الامتصاص: يمكنك الحصول على الدهون الصحية من المكسرات، البذور، وزيت الزيتون. توفر هذه المصادر الأحماض الدهنية الأساسية وتلعب دوراً حيوياً في امتصاص الفيتامينات التي تذوب في الدهون (مثل فيتامينات A, D, E, K).
- البروبيوتيك لدعم صحة الأمعاء: يمكن أن يؤثر العلاج الإشعاعي، خاصة في منطقة البطن، على التوازن البكتيري في الأمعاء. تساعد الأطعمة الغنية بالبروبيوتيك مثل الزبادي على استعادة البكتيريا النافعة وتعزيز صحة الأمعاء.
مقالة ذات صلة: قائمة بــ 50 نوع من الأطعمة الصحية المفيدة للجسم
خاتمة
يظل العلاج الإشعاعي دعامةً أساسية في حربنا ضد السرطان، حيث يجسد التطور التكنولوجي المستهدف في أبعد صوره؛ بهدف تدمير الخلايا الخبيثة بدقة فائقة مع الحفاظ على الأنسجة السليمة. وقد تنوعت أساليبه بين الموضعي والخارجي لتوفير حلولٍ علاجيةٍ شخصية تزيد من الفعالية وتقلل الآثار الجانبية.
ولتحقيق هذه الأهداف، برزت مراكز عالمية رائدة مثل Mayo Clinic و MD Anderson كنماذج يُحتذى بها، حيث تدمج أحدث التقنيات كـ العلاج الإشعاعي الموزون بالشدة (IMRT) وتقنية سايبر نايف (CyberKnife) ضمن رعاية شاملة يقدمها فريق طبي متعدد التخصصات. ولا يقتصر معيار التميز على توفر التقنيات فحسب، بل يشمل الاعتمادات الدولية والمشاركة الفاعلة في الأبحاث والتجارب السريرية لدفع عجلة الابتكار.
أما عن آفاق المستقبل، فتحددها عدة اتجاهات ثورية:
- دمج الذكاء الاصطناعي في تخطيط جرعات الإشعاع لتحقيق مستويات غير مسبوقة من التخصيص.
- التقنيات الهجينة مثل MR-LINAC التي تدمج التصوير بالرنين المغناطيسي مع المسرع الخطي للتعديل اللحظي للجرعة.
- العلاجات الموجهة جزيئياً والعلاج البروتوني المتقدم.
- الأتمتة الروبوتية لرفع مستوى الدقة إلى أقصى حد.
- برامج الجرعات المكثفة التي تقلل عدد الجلسات وتخفف العبء على المريض.
والأهم من ذلك كله، هو ذلك التكامل الواعد بين العلاج الإشعاعي والعلاجات المناعية والجينية، الذي يشكل قفزة نوعية قد تُحدث ثورة في علاج الأورام خلال العقد القادم. هذه الاتجاهات المتسارعة لا تعكس فقط تقدمًا تقنيًا مذهلاً، بل تُترجم الالتزام الراسخ بمحور الرعاية الصحية الأهم: تحسين جودة حياة المرضى ونتائجهم العلاجية بشكل مستمر، لتُضاء الطريق نحو مستقبل واعد في مواجهة السرطان.
الأسئلة الشائعة
هل العلاج الإشعاعي ضار للمحيطين بالمريض؟
يعتمد ذلك على نوع العلاج الإشعاعي:
العلاج الإشعاعي الخارجي: لا يشكل أي خطر على المحيطين بالمريض (كالعائلة أو الأصدقاء). فالإشعاع يمر عبر الجسم ولا يبقى فيه، لذا لا يمكن للمريض أن ينقل الإشعاع لأشخاص آخرين.
العلاج الإشعاعي الداخلي (البراكيثرابي): قد يشكل بعض المخاطر لفترة مؤقتة. لذلك، وللاحتياط، غالباً ما:
يتم تنويم المريض في غرفة خاصة بالمستشفى.
يُنصح بتقليل الزيارات وتجنب الاحتكاك المباشر والطويل، خاصة مع الأطفال والنساء الحوامل، لبعض الوقت بعد العودة إلى المنزل، وفقاً لتوجيهات الطبيب.
هل العلاج الإشعاعي مؤلم؟
لا. عملية تلقي العلاج الإشعاعي نفسها غير مؤلمة تماماً، مثل التقاط صورة بأشعة إكس. ومع ذلك، قد تظهر بعض الآثار الجانبية لاحقاً خلال فترة العلاج، مثل التهاب الجلد أو الإرهاق، والتي يمكن إدارتها بالأدوية.
كم عدد جلسات العلاج الإشعاعي؟
تختلف الخطة العلاجية من مريض لآخر، لكن البرنامج النموذجي غالباً ما يكون:
جلسة واحدة يومياً، على مدار خمسة أيام في الأسبوع.
يستمر البرنامج لعدة أسابيع، وقد يصل في بعض الحالات إلى ٦ أو ٧ أسابيع.
في بعض البرامج المكثفة، قد يخضع المريض لجلستين في اليوم الواحد.
هل يجعلني العلاج الإشعاعي الخارجي مشعاً؟
كلا. العلاج الإشعاعي الخارجي لا يجعلك مشعاً أو مصدراً للإشعاع. الإشعاع يختفي فور إيقاف الجهاز. لذا، يمكنك ممارسة حياتك الطبيعية والاختلاط بالآخرين بأمان تام.
هل يسبب العلاج الإشعاعي تساقط الشعر؟
نعم، ولكن فقط في منطقة العلاج المُستهدفة. إذا كان العلاج موجهاً إلى الرأس، فمن المتوقع تساقط شعر الرأس. أما إذا كان موجهًا إلى منطقة أخرى (مثل البطن)، فلن يتساقط شعر الرأس.
ماذا لو لم يُجْدِ العلاج الإشعاعي نفعاً؟
هذا سيناريو محتمل، ولدى أطباء الأورام خطط بديلة، مثل:
تغيير نمط أو جرعة العلاج الإشعاعي.
اللجوء إلى خيارات علاجية أخرى (الجراحة، العلاج الكيميائي، العلاج المناعي، العلاج الموجّه).
يتم وضع الخطة البديلة بناءً على نوع الورم، مرحلته، واستجابة الجسم للعلاج الأولي.
هل يستخدم العلاج الإشعاعي في علاج سرطان الثدي؟
نعم، يعتبر جزءاً أساسياً وركيزة في علاج سرطان الثدي. يُستخدم غالباً:
بعد جراحة استئصال الورم (وخاصة بعد الاستئصال الكامل للثدي - Mastectomy) لقتل أي خلايا سرطانية متبقية.
يقلل بشكل كبير من خطر عودة المرض في نفس المنطقة.
ما مدى فعالية العلاج الإشعاعي في علاج سرطان الدم (اللوكيميا)؟
للعلاج الإشعاعي دور محدد وليس علاجاً رئيسياً في معظم حالات اللوكيميا، وذلك لأن خلايا اللوكيميا تنتشر في جميع أنحاء الجسم عبر الدم، مما يصعب استهدافها بالعلاج الإشعاعي الموضعي. مع ذلك، يُستخدم في حالات معينة مثل:
التحضير لزراعة النخاع العظمي لتثبيط جهاز المناعة.
علاج أماكن تركز المرض، مثل الدماغ أو الخصيتين.
تخفيف الأعراض في بعض الحالات المتقدمة.